Si vous prenez un médicament pour réduire l’acidité de l’estomac, comme l’omeprazole ou le famotidine, vous pourriez être en train d’annuler l’effet d’un autre traitement. Ce n’est pas une simple alerte théorique : des milliers de personnes aux États-Unis ont vu leur traitement pour le VIH, le cancer ou les infections fongiques échouer simplement parce qu’ils ont pris un anti-acide en même temps. Et souvent, personne ne les en a avertis.
Comment les médicaments réducteurs d’acide fonctionnent-ils ?
Les réducteurs d’acide, comme les inhibiteurs de la pompe à protons (IPP) et les antagonistes des récepteurs H2 (H2RAs), agissent en réduisant la production d’acide dans l’estomac. Les IPP, comme l’omeprazole ou le lansoprazole, bloquent de façon irréversible la pompe qui produit l’acide dans les cellules de l’estomac. Les H2RAs, comme le famotidine ou le cimétidine, bloquent l’histamine, un messager qui active la production d’acide. Le résultat ? Le pH de l’estomac passe de 1 à 3,5 (très acide) à 4 à 6 (beaucoup moins acide). Cela soulage les brûlures d’estomac et les ulcères, mais change aussi l’environnement où les autres médicaments doivent être absorbés.
Le problème : l’absorption dépend du pH
La plupart des médicaments ne sont pas absorbés comme de l’eau. Leur capacité à passer dans le sang dépend de leur forme chimique, qui change selon le pH. Les médicaments faiblement basiques - ceux avec un pKa supérieur à 7 - sont les plus vulnérables. Dans un estomac acide, ils deviennent ionisés, ce qui les rend solubles et prêts à être absorbés. Mais quand l’acide est réduit, ils restent non ionisés, donc moins solubles. Ils ne se dissolvent pas bien, restent coincés dans l’estomac, et ne passent pas dans le sang.
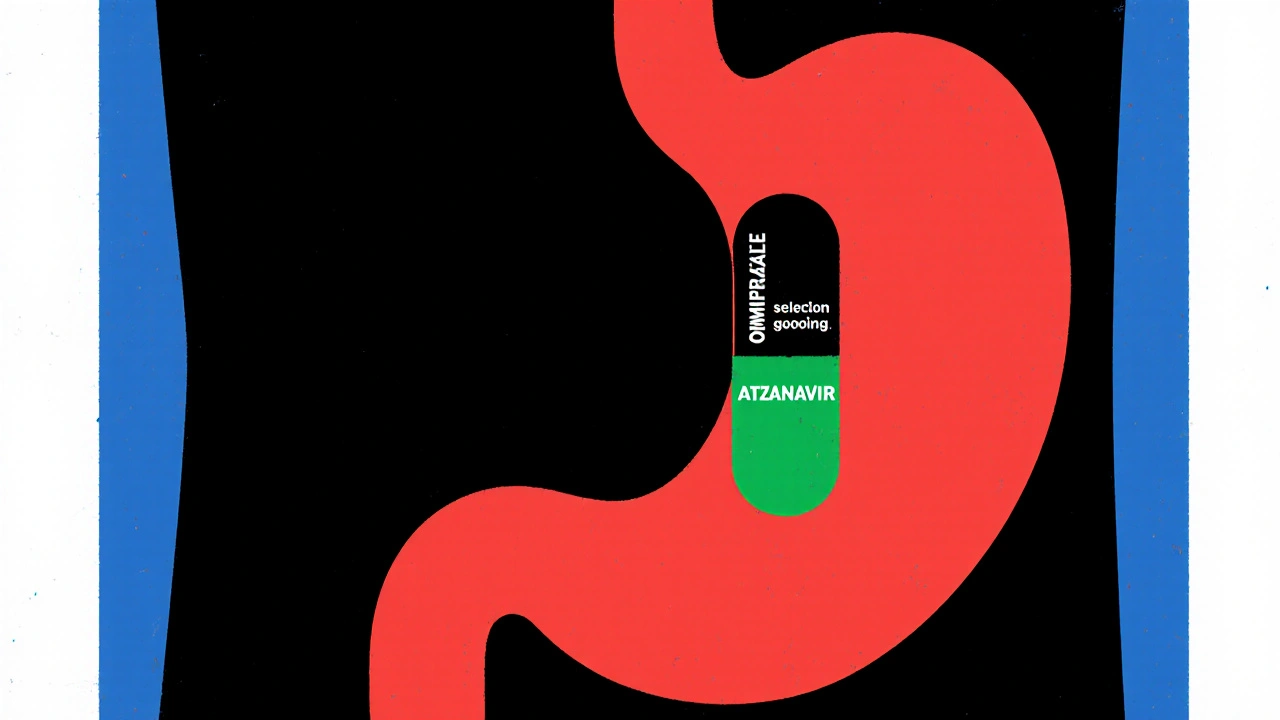
Environ 70 % des médicaments pris par voie orale sont des bases faibles. Parmi les plus courants : l’atazanavir (pour le VIH), le dasatinib (pour la leucémie), et le kétoconazole (pour les infections fongiques). Quand ces médicaments sont pris avec un IPP, leur absorption peut chuter de 75 à 95 %. Une étude a montré que chez les patients prenant de l’omeprazole avec de l’atazanavir, la concentration dans le sang tombait à 5 % de la normale. Résultat : le virus redevient actif, les cellules cancéreuses reprennent leur croissance, ou l’infection ne disparaît pas.
IPP vs H2RAs : pas la même menace
Tous les réducteurs d’acide ne sont pas égaux. Les IPP sont bien plus puissants et durables que les H2RAs. Un IPP peut maintenir un pH élevé pendant 14 à 18 heures par jour. Un H2RA, lui, ne le fait que 8 à 12 heures. Cela signifie que les interactions sont beaucoup plus fréquentes et plus graves avec les IPP.
Les données le confirment : une étude publiée dans JAMA Network Open en 2024 montre que les IPP réduisent l’absorption des médicaments de 40 à 80 %. Pour les H2RAs, la baisse est de 20 à 40 %. C’est pourquoi les recommandations médicales sont claires : si vous devez prendre un médicament comme l’atazanavir, évitez complètement les IPP. Les H2RAs peuvent parfois être utilisés avec précaution, mais encore là, il faut surveiller.
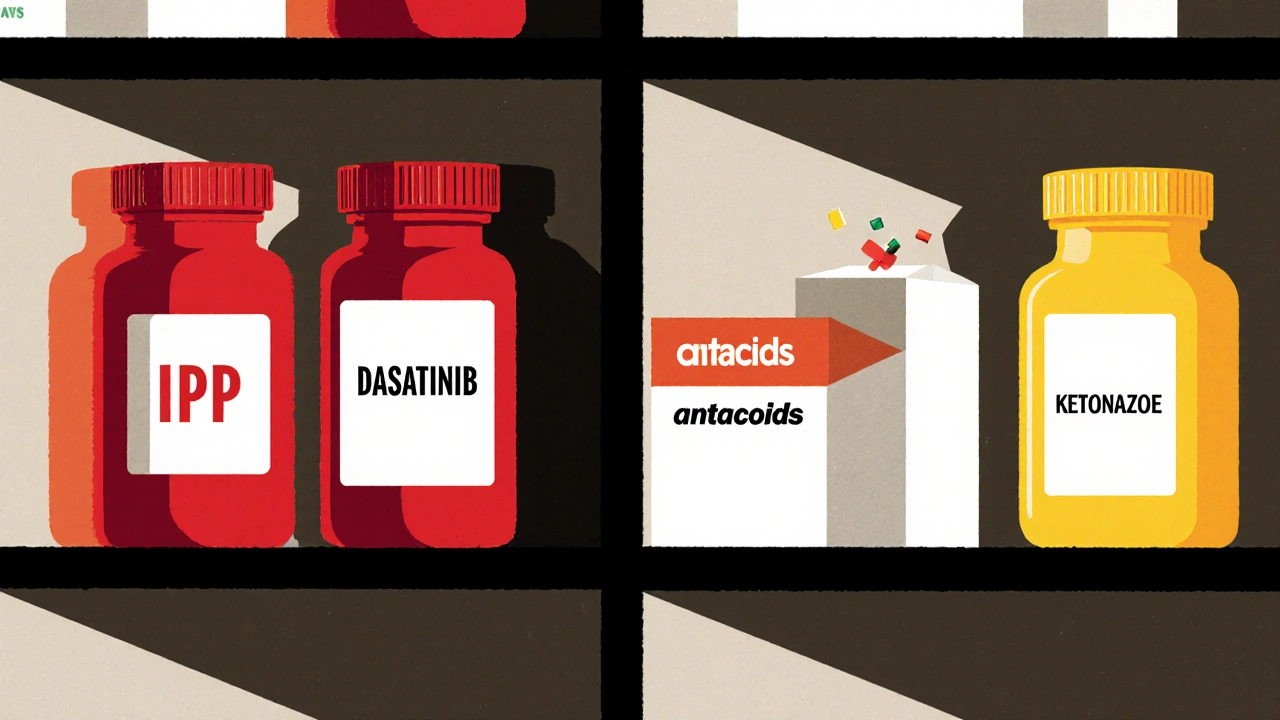
Les médicaments à risque - et ceux qui ne le sont pas
Voici les médicaments les plus concernés :
- Atazanavir : réduction de 74 à 95 % de l’absorption. Interdit avec les IPP.
- Dasatinib : absorption réduite de 60 %. Nécessite un ajustement de dose ou un décalage horaire.
- Kétoconazole : absorption réduite de 75 %. Inefficace avec les IPP.
- Nilotinib, rilpivirine, erlotinib, daptomycine : interactions documentées, nécessitant surveillance.
En revanche, les médicaments acides, comme l’aspirine (pKa 3,5), sont souvent mieux absorbés dans un estomac moins acide. Mais même là, les effets sont faibles - généralement une augmentation de 15 à 25 % - et rarement cliniquement significative. Les médicaments comme le dasiglucagon (pour l’hypoglycémie) voient leur absorption augmenter légèrement, mais sans besoin de modifier la dose.
Les pièges invisibles : les formulations enrobées et les effets retardés
Les comprimés enrobés d’un film entérique sont conçus pour ne pas se dissoudre dans l’estomac, mais dans l’intestin. C’est une bonne chose… sauf quand l’acide est réduit. Si l’estomac n’est plus assez acide, le revêtement peut se dissoudre trop tôt. Le médicament est alors exposé à l’acide gastrique pendant plus longtemps, ou dégradé avant d’atteindre son site d’absorption. Cela peut causer des irritations gastriques ou une perte totale d’efficacité.
Un patient prenant un antifongique enrobé avec un IPP peut ne pas comprendre pourquoi son traitement ne marche pas. Il n’a pas changé de médicament, juste ajouté un anti-acide pour son reflux. Pourtant, le résultat est le même : l’effet thérapeutique disparaît.
Des conséquences réelles : des cas cliniques qui parlent
Les études ne sont pas les seules preuves. Sur Reddit, des patients racontent comment leur charge virale du VIH est passée de « indétectable » à plus de 12 000 copies/mL après avoir commencé l’omeprazole. Un autre patient a vu sa tension artérielle grimper de 20 points parce que son anti-hypertenseur ne passait plus dans le sang. Dans une étude de 12 543 patients, ceux qui prenaient du dasatinib avec un IPP avaient 37 % plus de chances d’échec thérapeutique.
La base de données de l’FDA (FAERS) a recensé 1 247 signalements d’échecs thérapeutiques liés à ces interactions entre 2020 et 2023. Le top 3 : atazanavir, dasatinib, kétoconazole. Ce ne sont pas des erreurs rares. Ce sont des conséquences prévisibles, et pourtant, elles continuent.

Que faire pour éviter les problèmes ?
Il n’y a pas de solution unique, mais plusieurs stratégies efficaces :
- Évitez les IPP si possible : Si vous avez un reflux léger, essayez d’abord les changements alimentaires, la perte de poids ou les antacides ponctuels.
- Décalez les prises : Si vous devez prendre un médicament comme le dasatinib et un IPP, prenez le dasatinib au moins 2 heures avant l’IPP. Cela réduit l’interaction de 30 à 40 %, mais ne l’élimine pas.
- Préférez les H2RAs ou les antacides : Pour un usage ponctuel, les antacides (comme l’hydroxyde d’aluminium) peuvent être une alternative. Prenez-les 4 heures avant ou après le médicament à risque. Mais attention : leur effet est court.
- Consultez votre pharmacien : Une étude montre que les pharmacies qui font des revues médicamenteuses réduisent les interactions de 62 %. Votre pharmacien connaît mieux les interactions que votre médecin ne le pense souvent.
Les systèmes informatiques de dossiers médicaux électroniques (comme Epic) affichent maintenant des alertes automatiques quand un IPP est prescrit avec un médicament à risque. Mais seulement 78 % des médecins les suivent. Ce n’est pas une question de technologie - c’est une question de vigilance.
Le grand paradoxe : les IPP sont surprescrits
Environ 15 % des adultes aux États-Unis prennent des IPP de façon chronique. Mais selon les guidelines de l’American College of Gastroenterology, 30 à 50 % de ces patients n’ont pas d’indication valable. Ils les prennent pour un reflux occasionnel, ou par habitude. Ce sont eux qui sont le plus à risque d’interactions graves.
Chaque année, environ 15 000 à 20 000 échecs thérapeutiques évitables sont causés par cette surprescription. Et ça coûte 1,2 milliard de dollars en soins inutiles. La solution ? Arrêter les IPP quand ce n’est pas nécessaire. C’est plus simple, plus sûr, et moins cher que de gérer les interactions.
Le futur : des médicaments qui ne dépendent plus du pH
Les laboratoires le savent. Dans 37 % des nouveaux médicaments en développement, les chercheurs intègrent déjà des systèmes de délivrance qui ne dépendent pas du pH de l’estomac. Des formulations spéciales, des nanoparticules, des systèmes de libération contrôlée - tout est fait pour contourner ce problème.
Des outils d’intelligence artificielle, comme le prototype de Google Health en 2024, arrivent à prédire avec 89 % de précision les interactions potentielles. Et les études sur la mesure individuelle du pH gastrique montrent que chaque personne réagit différemment. Ce qui marche pour l’un ne marche pas pour l’autre.
En 2027, l’American Gastroenterological Association prévoit une réduction de 25 % de l’usage inapproprié des IPP. Ce n’est pas une vision lointaine. C’est une nécessité.
Les réducteurs d’acide peuvent-ils rendre un traitement inutile ?
Oui, et c’est plus courant qu’on ne le pense. Des médicaments comme l’atazanavir (pour le VIH), le dasatinib (pour la leucémie) ou le kétoconazole (pour les infections fongiques) perdent jusqu’à 95 % de leur efficacité quand ils sont pris avec un inhibiteur de la pompe à protons. Le médicament ne passe pas dans le sang, donc il ne fait plus rien. Cela peut entraîner une rechute grave de la maladie.
Les H2RAs sont-ils plus sûrs que les IPP ?
Oui, mais pas parfaitement sûrs. Les H2RAs comme le famotidine réduisent moins l’acidité et leur effet est plus court. Ils réduisent l’absorption des médicaments de 20 à 40 %, contre 40 à 80 % pour les IPP. Pour certains traitements, ils peuvent être utilisés avec prudence, mais il faut toujours les espacer des autres médicaments.
Puis-je prendre un antacide à la place d’un IPP ?
Oui, mais seulement pour un usage ponctuel. Les antacides comme Tums ou Rolaids agissent rapidement, mais leur effet ne dure que 1 à 2 heures. Si vous avez besoin d’un contrôle constant de l’acidité, ils ne sont pas adaptés. Pour les interactions, il faut les prendre 2 à 4 heures avant ou après le médicament à risque.
Comment savoir si mon médicament est à risque ?
Regardez la notice ou demandez à votre pharmacien. Les médicaments à risque sont souvent des traitements pour le VIH, le cancer, les infections fongiques, ou les troubles psychiatriques. Si votre médicament est un « base faible » (pKa > 7) et qu’il a un indice thérapeutique étroit, il est à risque. Les labels des médicaments mentionnent maintenant clairement les interactions avec les réducteurs d’acide.
Mon médecin ne m’a pas parlé de ce risque. Que faire ?
Ne vous inquiétez pas - c’est très fréquent. Les médecins sont souvent surchargés, et les interactions sont complexes. Apportez votre liste de médicaments à votre pharmacien. Il peut faire une revue complète en 10 minutes. Beaucoup de pharmacies proposent ce service gratuitement. Il vaut mieux vérifier maintenant que de courir un risque inutile.
13 Commentaires
Maxime ROUX
Alors là, je vous le dis franchement : j’ai pris de l’omeprazole pendant 3 ans pour mon reflux, et je savais pas que ça pouvait annuler mes médicaments contre l’hypertension. Mon médecin m’a juste dit ‘prends-le le matin’. Merci pour la vie, hein ? J’ai failli me faire avoir. Maintenant, j’ai switché au famotidine et je le prends 4h après mon anti-hypertenseur. Pas de surprise, pas de crise.
Christine Caplan
Franchement, ce post est une bombe. 😊 On nous vend les IPP comme des bonbons, et on oublie qu’on est en train de saboter nos traitements vitaux. J’ai une amie qui a eu une rechute de lymphome parce qu’elle prenait de l’omeprazole pour ‘éviter les maux d’estomac’. Personne ne lui a dit. C’est pas un hasard, c’est un système qui priorise la facilité plutôt que la santé. On doit exiger mieux. Parler, partager, alerter - c’est notre arme maintenant.
Nathalie Garrigou
Et si c’était tout un complot des labos ? Les IPP rapportent des milliards, et les médicaments comme l’atazanavir ? Des fortunes. Qui va vérifier les interactions ? Personne. Les médecins sont trop occupés à remplir des formulaires. Les patients ? Ils croient que ‘c’est normal’ d’avoir un traitement qui ne marche pas. Et les labos ? Ils mettent des avertissements en police 6pt au fond de la notice. C’est pas une erreur, c’est une stratégie. 😏
Jean Yves Mea
Je suis pharmacien. Chaque semaine, je vois au moins deux patients qui prennent un IPP avec un traitement à risque. J’ai même eu un type qui prenait du kétoconazole et de l’omeprazole en même temps, pour ‘l’eczéma et le reflux’. Il était content, il croyait que ça allait mieux. J’ai dû le revoir 3 fois pour qu’il comprenne. Il a fini par arrêter l’IPP. Son infection a disparu en 10 jours. La solution est simple : écoutez les pharmaciens.
Les Gites du Gué Gorand
Je suis un patient VIH depuis 15 ans. J’ai été indétectable pendant 12 ans. Puis j’ai commencé l’omeprazole pour un petit reflux. Quatre mois plus tard, ma charge virale est remontée à 11 000. J’ai cru que c’était une erreur de laboratoire. Non. C’était l’IPP. J’ai arrêté. En 6 semaines, j’étais de nouveau indétectable. Personne ne m’a prévenu. J’ai appris ça sur un forum. C’est effrayant.
Justine Anastasi
Vous savez ce qui est pire que les IPP ? Les ‘conseils’ des influenceurs sur Instagram qui disent ‘prenez du bicarbonate pour votre reflux’. Et puis les gens se mettent à en prendre 3 cuillères par jour… et croient que c’est ‘naturel’. Mais personne ne leur dit que ça peut aussi interférer avec les médicaments. Le corps n’est pas un jardin, c’est un laboratoire. Et on joue avec des produits chimiques comme si c’était du thé à la menthe. 🤦♀️
Nicole Tripodi
Je trouve qu’on parle trop peu de la question des formulations enrobées. J’ai un cousin qui prenait un antifongique en gélule entérique avec un IPP. Il pensait que ça marchait, parce qu’il ne sentait plus l’acidité. En réalité, le médicament s’était dissous dans son estomac, et il a eu une gastrite chronique. Il a fallu 6 mois pour qu’on trouve la cause. La technologie médicale est avancée, mais l’information, elle, reste archaïque.
Nadine Porter
Je me suis rendu compte que j’étais dans ce piège quand j’ai commencé à prendre de l’erlotinib. J’avais un reflux léger, alors j’ai pris un IPP ‘pour être tranquille’. Quelques semaines plus tard, j’ai eu une poussée de métastases. Mon oncologue m’a demandé : ‘Vous avez changé quelque chose ?’ J’ai répondu : ‘Non, juste un anti-acide’. Il a pâli. On a arrêté l’IPP. Et en 3 semaines, la tumeur a réduit. Je n’aurais jamais cru qu’un simple médicament de pharmacie pouvait faire ça. Je vous en supplie : vérifiez vos interactions.
Fabien Galthie
Vous êtes tous des paniqués. L’acide gastrique, c’est pas une religion. Les gens prennent des IPP parce qu’ils mangent trop de chips et qu’ils veulent éviter de faire un effort. Et maintenant vous faites une croisade contre les labos ? Moi je dis : si votre traitement ne marche pas avec un anti-acide, c’est que votre médicament est mal conçu. Pas la faute de l’IPP. Arrêtez de tout transformer en conspiration. C’est du bon sens, pas du complot.
Valentine Aswan
Je suis tellement en colère !!!! Comment est-ce possible que des gens meurent parce qu’un médecin a oublié de dire ‘ne prenez pas ça avec ça’ ???? J’ai perdu ma tante comme ça !!!! Elle prenait du dasatinib, elle a pris de l’omeprazole pour ‘un petit mal de ventre’ et elle est morte en 6 mois d’une leucémie qui avait repris !!!!! Et personne ne l’a prévenue !!!!! Le système est corrompu !!!!! Les labos paient les médecins !!!!! Les hôpitaux ne veulent pas perdre de l’argent avec des médicaments moins chers !!!!! C’est un massacre !!!!!
Carlos Ciller
La pharmacovigilance est un domaine sous-investi, mais les données sont de plus en plus granulaires. Les algorithmes d’IA comme ceux de Google Health, intégrés dans les EHR, permettent désormais de prédire les interactions avec une précision >85 %. Le défi n’est plus technique, mais culturel : il faut que les prescripteurs intègrent ces alertes comme des normes de soin, pas comme des notifications ennuyeuses. La responsabilité partagée entre médecin, pharmacien et patient est la clé de la sécurité médicamenteuse.
James Sorenson
Je me suis fait avoir aussi. J’ai pris du kétoconazole pour une mycose, et j’ai ajouté un anti-acide parce que j’avais mal au ventre. Résultat ? La mycose est revenue, plus forte. J’ai cru que c’était une mauvaise hygiène. J’ai changé de savon. J’ai lavé mes chaussettes à 90°C. Finalement, j’ai lu un article et j’ai arrêté l’IPP. En 48h, ça a disparu. Je vous jure : si vous prenez un traitement sérieux, ne touchez pas à un anti-acide sans demander. C’est pas du bluff, c’est de la chimie.
clement fauche
Je crois que la vraie question, c’est : pourquoi on nous donne des IPP comme des bonbons ? 15 % des adultes en prennent. Et 50 % n’ont même pas besoin. C’est pas un problème de médicaments. C’est un problème de société. On veut tout résoudre avec une pilule. Le reflux ? Une pilule. L’anxiété ? Une pilule. Le sommeil ? Une pilule. Et on oublie que le corps a besoin de bouger, de respirer, de manger autrement. L’IPP est le symbole de notre fuite de la responsabilité. Arrêtez de chercher une solution chimique à un problème de vie.