Imaginez un placard à pharmacie qui ressemble à une petite boutique : un comprimé pour la tension, un pour le cholestérol, un autre pour le sommeil, et peut-être deux ou trois pour des douleurs chroniques. Pour beaucoup de seniors, c'est la réalité quotidienne. Mais quand la liste des médicaments s'allonge, le risque ne s'additionne pas simplement, il se multiplie. On parle alors de polypharmacie est la prise simultanée de cinq médicaments ou plus. C'est un défi majeur car, avec l'âge, notre corps ne traite plus les substances chimiques de la même manière, transformant parfois un traitement nécessaire en un cocktail dangereux.
Le poids des chiffres : une tendance qui s'accélère
L'augmentation de l'espérance de vie s'accompagne malheureusement d'une hausse des maladies chroniques. Aujourd'hui, près de 40 % de la population âgée dans le monde est touchée par la polypharmacie. Dans certains cas, on parle même d'hyper-polypharmacie lorsque le patient prend 10 médicaments ou plus. Ce phénomène est encore plus marqué dans les maisons de retraite ou chez les personnes hospitalisées pour des troubles psychiatriques, où le taux peut grimper jusqu'à 80 %.
Le problème, c'est que ces statistiques sont souvent sous-estimées. Pourquoi ? Parce qu'elles oublient souvent les médicaments vendus sans ordonnance, les compléments alimentaires et les tisanes "naturelles" qui, eux aussi, peuvent interférer avec les traitements lourds. On se retrouve donc avec une situation où le traitement global devient plus complexe que la maladie elle-même.
Pourquoi multiplier les médicaments est risqué avec l'âge ?
Le corps humain change. Avec le temps, la fonction rénale et hépatique diminue, ce qui signifie que les médicaments restent plus longtemps dans le sang. C'est là que les choses se compliquent. Lorsque vous prenez deux médicaments, le risque d'interaction est faible. Mais dès que vous arrivez à cinq, la probabilité d'une interaction médicamenteuse bondit. À partir de sept médicaments, le risque devient quasi certain.
Ces interactions peuvent provoquer des effets secondaires graves. On observe souvent une augmentation des chutes, des fractures et un déclin cognitif rapide. Un exemple concret et fréquent est la "cascade de prescription". C'est un cercle vicieux où un médecin prescrit un nouveau médicament pour traiter l'effet secondaire d'un précédent, croyant à un nouveau symptôme. Par exemple, un patient prend un médicament qui cause un léger tremblement, et on lui prescrit alors un traitement pour les tremblements, qui lui-même peut causer de la somnolence.
| Nombre de médicaments | Niveau de risque | Effets probables |
|---|---|---|
| 1 à 4 | Faible à Modéré | Effets secondaires classiques, bonne tolérance globale. |
| 5 à 9 | Élevé | Risque accru de chutes, confusion mentale, interactions fréquentes. |
| 10 et plus | Très Élevé | Hyper-polypharmacie, risque majeur d'hospitalisation et de toxicité. |
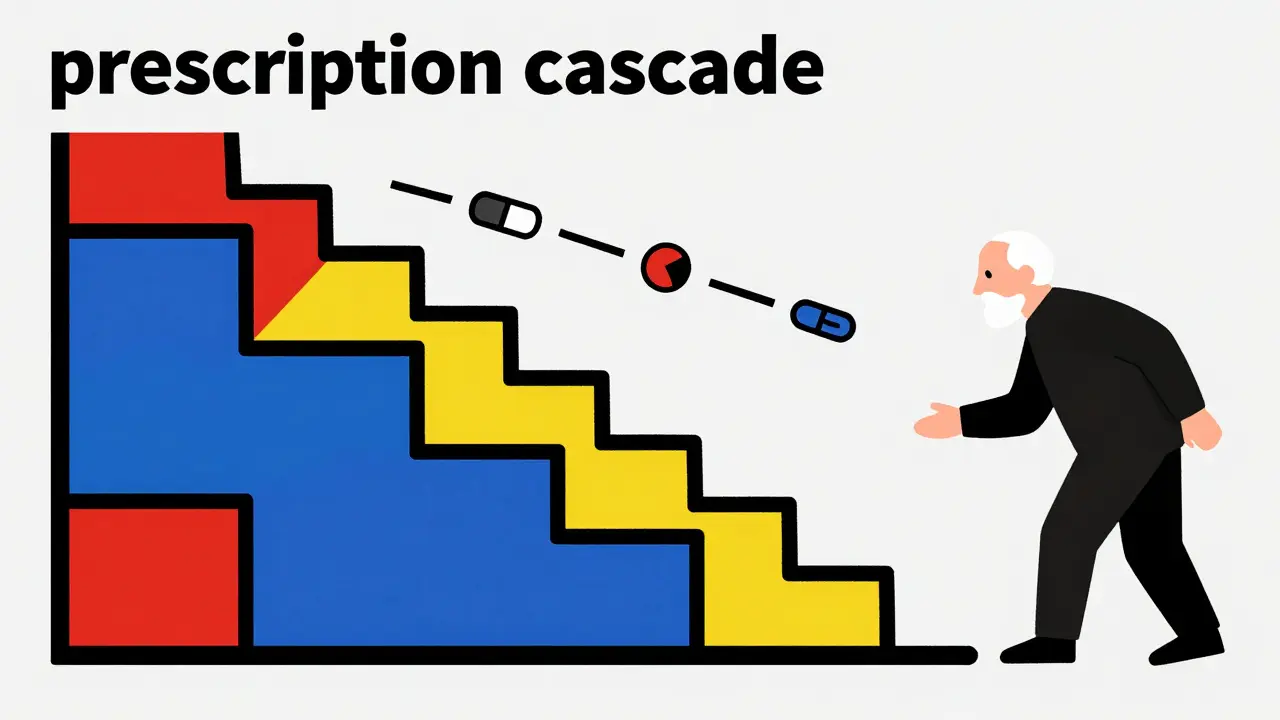
La déprescription : l'art de "enlever" pour mieux soigner
Face à ce constat, la solution n'est pas forcément d'ajouter une protection, mais de retirer ce qui n'est plus utile. C'est ce qu'on appelle la déprescription
le processus systématique de réduction ou d'arrêt des médicaments lorsque les risques surpassent les bénéfices. . Ce n'est pas un abandon de soin, bien au contraire. C'est une stratégie active pour améliorer la qualité de vie.Pour guider ce processus, les médecins s'appuient sur des outils reconnus. On trouve notamment les Critères de Beers
une liste de médicaments potentiellement inappropriés pour les personnes âgées. , ainsi que les critères STOPP/START, qui permettent de repérer les prescriptions inutiles tout en signalant les traitements manquants qui pourraient être bénéfiques.Comment réussir une cure de déprescription ?
On ne peut pas simplement arrêter un traitement du jour au lendemain. Cela demande une approche prudente et concertée. Voici les étapes clés pour une transition sécurisée :
- Le bilan complet : Lister absolument tout ce que le patient prend, y compris la vitamine C ou l'huile de poisson.
- L'évaluation des objectifs : Demander au patient ce qui est prioritaire pour lui. Est-ce de marcher sans douleur ? De mieux dormir ?
- L'arrêt progressif : Diminuer les doses lentement pour éviter les effets de sevrage, surtout pour les benzodiazépines.
- Le suivi serré : Surveiller de près les symptômes durant les semaines suivant l'arrêt pour s'assurer que la maladie ne reprend pas.
L'implication du pharmacien est ici cruciale. Étant le dernier point de contact avant la prise du médicament, il peut alerter sur des doublons ou des interactions que plusieurs spécialistes (cardiologue, neurologue, généraliste) n'auraient pas vues individuellement.

Les obstacles au nettoyage du traitement
Si la déprescription est bénéfique, elle se heurte souvent à des barrières psychologiques et systémiques. De nombreux patients craignent que l'arrêt d'un médicament ne provoque une rechute. Il y a aussi une forme de "attachement" au traitement : après dix ans sous un médicament, on a l'impression qu'il nous maintient en vie, même si iterations cliniques prouvent le contraire.
Côté médical, le manque de temps lors des consultations est un frein majeur. Faire un point complet sur dix médicaments prend du temps, et les systèmes de santé actuels ne rémunèrent pas toujours ce travail d'analyse approfondie. Pourtant, les bénéfices sont là : on a observé jusqu'à 22 % de réduction des chutes chez les patients ayant bénéficié d'un programme de déprescription sérieux.
Qu'est-ce qu'une cascade de prescription ?
C'est lorsqu'un médecin interprète l'effet secondaire d'un médicament comme une nouvelle maladie et prescrit un second médicament pour le traiter. Cela crée un cycle où le patient accumule des drognes sans jamais traiter la cause initiale, augmentant ainsi les risques de toxicité.
Est-ce dangereux d'arrêter un médicament sans avis médical ?
Oui, c'est extrêmement risqué. Certains médicaments, comme les bêtabloquants ou les corticoïdes, peuvent provoquer des effets de sevrage graves ou des rebonds hypertensifs s'ils sont arrêtés brusquement. La déprescription doit toujours être supervisée par un professionnel de santé.
Pourquoi les médicaments sont-ils plus risqués pour les seniors ?
Avec l'âge, les reins et le foie fonctionnent moins efficacement, ce qui ralentit l'élimination des substances chimiques. De plus, le cerveau devient souvent plus sensible aux effets sédatifs, ce qui augmente le risque de confusion et de chutes.
Comment savoir si je suis en situation de polypharmacie ?
Si vous ou votre proche prenez cinq médicaments ou plus quotidiennement (incluant les traitements pour le cholestérol, la tension, le diabète, etc.), vous êtes techniquement en situation de polypharmacie. Il est alors recommandé de demander une revue complète de la médication à votre médecin traitant.
Les compléments alimentaires comptent-ils dans le total ?
Absolument. Bien que vendus sans ordonnance, les compléments peuvent interagir avec des médicaments prescrits. Par exemple, le millepertuis peut réduire l'efficacité de certains traitements cardiaques ou anticoagulants.
Prochaines étapes pour sécuriser vos traitements
Si vous vous occupez d'un parent âgé ou si vous êtes vous-même concerné, la première étape est de créer une liste unique et mise à jour. Ne vous fiez pas seulement aux boîtes dans le placard ; notez la dose exacte et l'heure de prise.
Prenez rendez-vous spécifiquement pour une "révision médicamenteuse". Précisez au médecin que l'objectif n'est pas de renouveler les ordonnances, mais d'évaluer si certains traitements sont toujours justifiés. C'est un dialogue ouvert : posez la question "Ce médicament est-il encore nécessaire pour mon objectif de qualité de vie aujourd'hui ?". C'est souvent le point de départ d'une santé retrouvée et d'un quotidien plus léger.



15 Commentaires
Louis Gaudio
C'est un sujet crucial. En tant que soignant, je vois trop souvent des patients arriver aux urgences avec des effets secondaires qui auraient pu être évités par une simple revue de traitement. Le rôle du pharmacien est vraiment la clé ici pour centraliser tout ça 🩺💊
Mathieu Donnet
L'analyse systémique de la cascade de prescription est ici traitée de manière assez superficielle. Il serait opportun de mentionner que la responsabilité incombe souvent à un cloisonnement pathologique antar-spécialistes, rendant la déprescription non seulement complexe, mais presque bureaucratiquement impossible dans certains centres hospitaliers.
Daphnee A
Il faut préciser que les critères de Beers ne sont pas une vérité absolue mais des guidelines. Certains médicaments listés restent indispensables selon le profil comorbidité du patient, donc il ne faut pas s'emballer et tout arrêter sans nuance.
Claude Owen
Mon Dieu, c'est terrifiant ! Je n'avais jamais réalisé que prendre sept médicaments rendait l'interaction quasi certaine. C'est un véritable cauchemar médical !
Thomas Aubert
On nous bassine avec des protocoles standardisés alors que la médecine, la vraie, celle qui a fait la gloire de notre pays avant l'arrivée de ces normes administratives castratrantes, reposait sur l'observation clinique et non sur des tableaux de risques génériques concoctés dans des bureaux. C'est proprement scandaleux de réduire la complexité du vieillissement humain à une simple soustraction de molécules, comme si on rangeait un placard à épices, alors que le véritable enjeu réside dans la défaillance structurelle d'un système de santé qui préfère prescrire pour masquer plutôt que de soigner pour guérir, tout en ignorant superbement les spécificités biologiques individuelles au profit d'une approche industrialisée et sans âme.
H.Alexandre Gamarra
Ah bah super, encore un guide pour nous dire que trop de pilules c'est mal. Révolutionnaire !
Hortense Garnier
C'est bien beau vos théories, mais dans la vraie vie, les médecins n'écoutent même pas quand on leur dit qu'on se sent mal avec un traitement. Arrêtez de nous vendre des listes de critères et commencez par former des médecins qui prennent le temps d'écouter les patients au lieu de juste cocher des cases.
Marc Wolczanski
On est en plein dans le mille. Faut arrêter de voir le corps comme une machine où on ajoute des pièces, c'est un équilibre fragile. On doit reprendre le volant de notre santé avec une approche plus musclée et moins passive face aux ordonnances.
HUBERT O'HARA
C'est vrmt pas évident de tout gérer 😵. Moi j'ai essayé d'en parler au doc mais il a juste dit'c'est normal' sans regarder ma liste... c'est abusé non?? 🙄
Yolande Ako
Je confirme pour le millepertuis ! 🌿 Beaucoup de gens pensent que "naturel" veut dire "sans danger", mais c'est totalement faux. Ça peut flinguer l'efficacité d'un anticoagulant et provoquer des hémorragies. Soyez super vigilants sur les compléments ! ✨
Delphine Roi
Au fond, c'est une question de lâcher-prise. On s'accroche à ces cachets comme à des bouées de sauvetage, alors que parfois, c'est justement elles qui nous tirent vers le fond. C'est beau de repenser la guérison comme un art de l'épuration.
André Medici
C'est touchant de voir comment la peur de la maladie nous pousse à consommer des substances qui finissent par nous rendre plus malades. On cherche la sécurité dans la chimie, mais la vraie sérénité se trouve peut-être dans l'acceptation de notre fragilité et dans un soin plus humain, plus attentif au silence des symptômes qu'au bruit des prescriptions.
Axelle A.
C'est tellement important d'en parler !
Il faut absolument que nous soyons proactifs pour nos parents !
Imaginez la liberté retrouvée quand on n'a plus ce poids mental et physique !
C'est un combat pour la dignité et la qualité de vie !
On peut y arriver avec de la patience et de la communication !
Ne laissez pas vos proches s'éteindre derrière une montagne de comprimés !
C'est possible de simplifier !
C'est possible de respirer à nouveau !
C'est un chemin vers plus de lumière !
On doit tous devenir des ambassadeurs de cette déprescription !
C'est un espoir immense pour la santé des seniors !
Soyons forts, soyons organisés, et surtout soyons optimistes !
Le dialogue avec le médecin est l'arme la plus puissante !
On ne lâche rien !
En avant pour une vie plus légère et plus saine !
David Baloche
C'est assez logique en fait. :)
Veronique Cardinus
J'accompagne souvent des personnes âgées et je remarque que le simple fait de mettre les médicaments dans un pilulier bien organisé réduit déjà le stress, mais ça ne remplace pas l'avis médical pour alléger la liste. C'est un travail de patience.