Le tramadol est un analgésique opioïde synthétique largement prescrit pour traiter la douleur modérée à sévère. Mais derrière son efficacité analgésique se cache un risque méconnu et sérieux : il abaisse le seuil convulsif, ce qui peut déclencher des crises chez les personnes ayant un trouble de l’épilepsie ou même chez celles qui n’en ont jamais eu. Ce n’est pas une exception rare. C’est une réalité clinique bien documentée, et pourtant, beaucoup de patients et même certains professionnels de santé ignorent encore à quel point ce médicament peut être dangereux dans certains cas.
Comment le tramadol provoque des crises
Le tramadol n’agit pas comme un opioïde classique. Il a deux mécanismes d’action simultanés. D’abord, il se lie légèrement aux récepteurs opioïdes mu, ce qui réduit la perception de la douleur. Ensuite, et c’est là que le risque surgit, il bloque la recapture de la sérotonine et de la noradrénaline dans le cerveau. Cette double action augmente la concentration de ces neurotransmetteurs, ce qui peut déséquilibrer l’activité électrique neuronale. Résultat : les neurones deviennent trop excitable, et le cerveau perd sa capacité à contrôler les décharges électriques anormales qui causent les crises d’épilepsie.Des études ont montré que même à des doses thérapeutiques - c’est-à-dire à des doses recommandées - le tramadol peut provoquer des crises. Un cas rapporté en 2016 décrivait un patient qui a eu une crise en prenant seulement 75 mg par jour, une dose bien en dessous de la limite maximale de 400 mg. Ce n’est pas un cas isolé. Des données de l’Agence néo-zélandaise Medsafe, entre 2001 et 2006, ont identifié le tramadol comme le médicament le plus souvent impliqué dans les signalements de crises. Dix cas ont été recensés, dont huit chez des femmes et deux chez des hommes, âgés de 15 à 49 ans.
Qui est le plus à risque ?
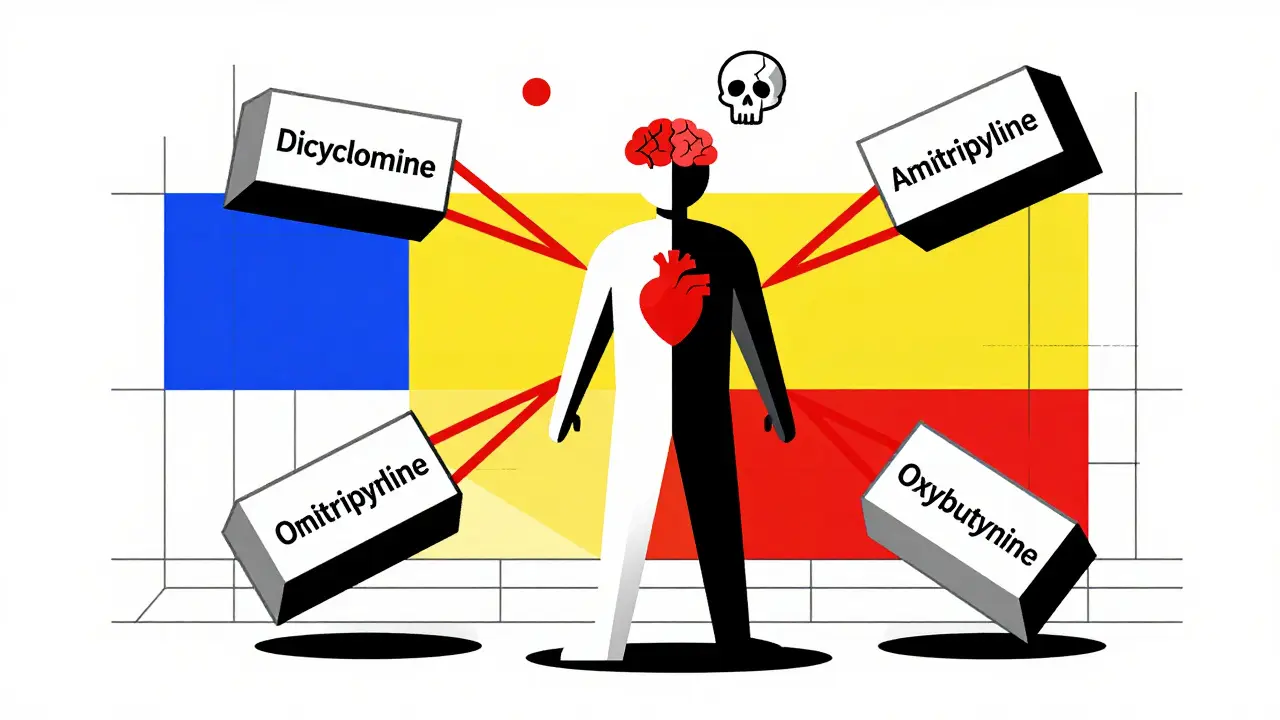
Les personnes ayant déjà un trouble épileptique sont les plus vulnérables. Les directives médicales, comme celles de l’UCSF Pain Management Education, sont claires : « Le tramadol abaisse le seuil convulsif et ne doit pas être utilisé chez les patients ayant un trouble de l’épilepsie. » Mais le risque ne s’arrête pas là.Les patients qui prennent d’autres médicaments qui affectent la sérotonine ou la noradrénaline sont aussi en danger. Les antidépresseurs tricycliques (TCA), les ISRS (inhibiteurs sélectifs de la recapture de la sérotonine), les antipsychotiques et même l’alcool augmentent le risque de manière significative. Une étude a montré que 57 % des cas de crises liées au tramadol impliquaient une prise concomitante d’au moins un autre médicament. Un patient ayant pris des TCA avec du tramadol a eu des crises chaque fois que la dose de tramadol a été augmentée. Un autre a eu une crise après avoir reçu du tramadol par voie intraveineuse avec de la pethidine et du cyclizine - une combinaison dangereuse.
Les personnes ayant une insuffisance rénale sont également plus exposées. Le tramadol est éliminé par les reins. Si les reins ne fonctionnent pas bien, le médicament s’accumule dans le sang, ce qui augmente la concentration dans le cerveau. Un cas rapporté a impliqué un patient atteint d’insuffisance rénale qui a reçu 300 mg par voie intraveineuse - une dose déjà très élevée - et qui a eu une crise peu après.
Quand les crises surviennent-elles ?
Les crises liées au tramadol surviennent souvent très rapidement. Dans 89 % des cas documentés, elles se produisent dans les 24 heures suivant la prise du médicament. Ce n’est pas un effet à long terme. C’est un risque aigu, presque immédiat. Les électroencéphalogrammes (EEG) réalisés dans les 24 heures suivant une crise montrent souvent des anomalies, mais ces anomalies disparaissent généralement en une semaine. Cela signifie que le cerveau peut se rétablir, mais seulement si la prise de tramadol est arrêtée immédiatement.Les crises sont généralement de type tonico-clonique généralisée - c’est-à-dire que le patient perd connaissance, ses muscles se contractent brutalement, puis se relâchent en spasmes. Elles sont souvent courtes et spontanément résolues, mais elles peuvent causer des blessures (chutes, morsures de la langue) ou déclencher des complications plus graves si elles se répètent.

Comparaison avec d’autres opioïdes
Contrairement à la morphine, qui peut même avoir un effet anticonvulsivant à faible dose, le tramadol est unique dans son profil de risque. Les autres opioïdes n’ont pas cette double action sur la sérotonine et la noradrénaline. C’est cette particularité qui en fait le seul opioïde à abaisser le seuil convulsif même à des doses normales. Des études sur des rats montrent que le tramadol a un effet anti-convulsif à faible dose, mais bascule en effet pro-convulsif à des doses moyennes ou élevées. Ce basculement est ce qui rend le tramadol si imprévisible chez l’humain.Entre 2008 et 2013, les prescriptions de tramadol ont augmenté de 88 %. Pendant la même période, les visites aux urgences liées au tramadol ont augmenté de 250 %. Ce n’est pas une coïncidence. Plus on le prescrit, plus on voit de complications. C’est pourquoi, en 2014, les autorités américaines ont classé le tramadol comme substance contrôlée de niveau IV - un changement qui reflète la reconnaissance de ses risques, dont celui des crises.
Que faire si vous avez un trouble épileptique ?
Si vous avez déjà eu des crises, même une seule fois dans votre vie, le tramadol est contre-indiqué. Aucune exception. Même si votre médecin pense que la douleur est « juste un peu » forte, il existe des alternatives sûres. Les antalgiques non opioïdes comme le paracétamol ou l’ibuprofène sont souvent suffisants. Si une douleur plus intense nécessite un opioïde, des options comme la codeine ou la oxycodone, bien qu’elles aient leurs propres risques, n’ont pas le même effet pro-convulsif que le tramadol.Si vous prenez déjà du tramadol et que vous avez des antécédents d’épilepsie, ne l’arrêtez pas brutalement sans consulter votre médecin. Mais informez-le immédiatement. Il faut évaluer si vous pouvez passer à un autre traitement. Ne vous fiez pas à la croyance que « puisque je prends cette dose depuis longtemps sans problème, ça ne peut pas m’arriver ». Le risque peut apparaître à tout moment, même après des mois d’utilisation.
Les autres facteurs à surveiller
Les hommes jeunes (moyenne d’âge de 28,4 ans dans les études) semblent plus touchés, mais les femmes ne sont pas à l’abri. Deux cas sur 28 dans une étude concernaient des femmes. L’âge n’est pas non plus un garant : des crises ont été rapportées chez des adolescents de 15 ans.La combinaison avec l’alcool est particulièrement risquée. Même une consommation modérée peut suffire à déclencher une crise chez quelqu’un qui prend du tramadol. Les patients qui consomment des drogues illicites, des anxiolytiques ou des médicaments contre la dépression sont aussi en danger accru. Il n’y a pas de « dose sûre » si vous êtes dans l’un de ces groupes à risque.
Que faire en cas de crise après prise de tramadol ?
Si une personne a une crise après avoir pris du tramadol, il faut agir rapidement :- Protégez-la des blessures : éloignez les objets dangereux, mettez-la sur le côté pour éviter l’étouffement.
- Ne mettez rien dans sa bouche.
- Appeler les secours immédiatement.
- Informez les médecins de la prise de tramadol - c’est essentiel pour le traitement.
Les crises sont souvent brefs, mais elles peuvent être le signe d’un danger plus grave. Une fois stabilisée, la personne doit être évaluée en urgence pour arrêter le tramadol et évaluer les autres médicaments qu’elle prend.
Les alternatives sûres
Pour les patients à risque de crises, plusieurs alternatives existent :- Paracétamol : efficace pour la douleur légère à modérée, sans effet sur le seuil convulsif.
- Ibuprofène : anti-inflammatoire non stéroïdien, sûr en l’absence de contre-indications rénales ou gastro-intestinales.
- Codeine : opioïde plus classique, avec un risque moindre de convulsions (mais toujours à utiliser avec prudence).
- Anticonvulsivants à faible dose : chez certains patients, des traitements comme la gabapentine ou la pregabalin peuvent aider à la fois à la douleur et à la prévention des crises.
Le choix dépend de la nature de la douleur, des antécédents médicaux et des interactions possibles. Un pharmacien ou un neurologue peut aider à trouver la meilleure option.
Conclusion : une alerte à ne pas ignorer
Le tramadol n’est pas un médicament anodin. Son efficacité contre la douleur ne doit pas masquer son risque réel et documenté de provoquer des crises chez les personnes vulnérables. Les données sont claires : même à la dose recommandée, il peut déclencher une crise. Les interactions médicamenteuses, les problèmes rénaux, les antécédents épileptiques - tout cela multiplie le risque. Et le pire, c’est que beaucoup de gens ne le savent pas.Si vous ou un proche avez un trouble de l’épilepsie, ou si vous prenez d’autres médicaments qui affectent la sérotonine, demandez à votre médecin si le tramadol est vraiment nécessaire. Il existe des solutions plus sûres. Votre cerveau mérite mieux qu’un risque évitable.
Le tramadol peut-il provoquer des crises même à faible dose ?
Oui. Des cas documentés montrent que des crises ont eu lieu même à des doses thérapeutiques, comme 75 mg par jour. Ce n’est pas seulement une question de surdose. Le risque est lié à la sensibilité individuelle et aux interactions avec d’autres médicaments.
Est-ce que les personnes sans antécédents d’épilepsie peuvent avoir des crises avec le tramadol ?
Oui. Bien que le risque soit plus élevé chez les personnes ayant déjà eu des crises, des cas ont été rapportés chez des patients sans antécédents neurologiques, surtout lorsqu’ils prennent d’autres médicaments qui affectent la sérotonine ou qu’ils consomment de l’alcool.
Pourquoi le tramadol est-il plus dangereux que la morphine pour les crises ?
Parce qu’il agit sur deux systèmes : les récepteurs opioïdes ET la recapture de la sérotonine et de la noradrénaline. La morphine n’a qu’un seul mécanisme, et à faible dose, elle peut même réduire le risque de crise. Le tramadol, lui, déséquilibre l’activité cérébrale de manière unique.
Quels médicaments doivent être évités avec le tramadol ?
Les antidépresseurs tricycliques (TCA), les ISRS, les antipsychotiques, les benzodiazépines, l’alcool et les autres substances qui augmentent la sérotonine. Leur combinaison avec le tramadol multiplie le risque de crise.
Que faire si on a pris du tramadol et qu’on a une crise ?
Arrêtez immédiatement la prise de tramadol. Appelez les secours. Informez les médecins de la prise du médicament. Une fois la crise passée, un suivi neurologique est nécessaire pour évaluer les risques futurs et choisir un traitement alternatif.


11 Commentaires
Louise jensen
Le tramadol, c’est le médicament préféré des médecins qui veulent faire vite sans réfléchir. On le prescrit comme si c’était du paracétamol, et puis on s’étonne que les gens fassent des crises. C’est pas une question de dose, c’est une question de négligence systémique. Les pharmas nous ont vendu ça comme une révolution, alors qu’en réalité, c’est juste un opioïde avec un bonus neurologique de merde.
Et personne n’en parle. Personne. Les patients, les infirmiers, même les neurologues. On préfère ignorer les risques jusqu’à ce qu’un mec tombe par terre en pleine rue. C’est pathétique.
Je veux bien qu’on cherche des alternatives, mais faut arrêter de faire comme si tout allait bien. On est dans un système où la rentabilité prime sur la sécurité. Et ça, c’est pas un accident. C’est un choix.
Valentin Duricu
Ça fait des années qu’on nous dit que le tramadol est dangereux mais personne ne fait rien. Les médecins continuent de le prescrire. Les patients continuent de le prendre. Et les autorités ? Rien. C’est juste un gros mensonge organisé. La vraie question : qui gagne avec ça ?
Kim Girard
Je trouve ça incroyable que tout le monde panique pour le tramadol mais qu’on laisse passer les benzodiazépines qui tuent des gens tous les jours. On a un problème de ciblage émotionnel. On s’emballe pour un médicament parce qu’il a un joli nom, mais on ignore les vrais tueurs.
Et puis, les gens qui disent que c’est « contre-indiqué »… ils ont lu quoi ? Un article de blog ou un manuel de 2008 ? La réalité clinique, c’est autre chose. J’ai vu des patients prendre du tramadol pendant 5 ans sans problème. Ce n’est pas une bombe à retardement, c’est un risque statistique, pas une sentence.
Julie Ernacio
La question n’est pas de savoir si le tramadol est dangereux. La question est : pourquoi acceptons-nous que notre corps soit un terrain d’expérimentation pour l’industrie pharmaceutique ?
On nous donne des pilules comme des bonbons, et on s’étonne que notre cerveau déraille. On ne soigne pas la douleur, on la masque. Et on appelle ça de la médecine.
Le tramadol n’est qu’un symptôme. Le vrai mal, c’est notre croyance aveugle dans la chimie comme solution unique. On a perdu la notion de corps comme système vivant. On le réduit à des récepteurs, des neurotransmetteurs, des doses. Et on oublie que la douleur, c’est aussi un message. Pas un bug à corriger.
Nicole D
75 mg suffit ? Étonnant. J’ai vu des études où même 50 mg ont déclenché des crises chez des sujets sensibles. C’est pas la dose, c’est la génétique. Certains ont un métabolisme lent, d’autres une sensibilité accrue à la sérotonine. Faut faire des tests avant de prescrire. Pas juste du « prenez ça, ça va aller ».
Christophe MESIANO
Si le tramadol est si dangereux, pourquoi il est toujours en vente libre ? Parce que les gens veulent un médicament qui marche, pas un livre de 50 pages d’avertissements. Les médecins, eux, veulent pas passer 20 minutes à expliquer. Donc ils prescrivent. Et ça marche. Jusqu’à ce que ça foire. Mais bon, c’est rare. Donc on continue.
Bernard Chau
Je travaille en service d’urgences. J’ai vu trois crises liées au tramadol en six mois. Toutes chez des patients sans antécédents. Toutes après un changement de dosage. Toutes dans les 8 heures. C’est pas une théorie. C’est notre quotidien. Et on ne parle jamais de ça en réunion. On parle de l’opioïde « le plus sûr » comme si c’était un badge d’honneur.
On est dans un système qui valorise l’efficacité à court terme. Pas la sécurité. Pas la prévention. Juste le « ça marche ».
Juliette Forlini
Et si c’était un piège ? Les labos savent que le tramadol déclenche des crises. Ils savent que les gens vont en faire des centaines de milliers de cas. Et ils savent que ça va générer des études. Des études = plus de financement = plus de publications = plus de prestige. Et après ? On invente un nouveau médicament pour « traiter les crises causées par le tramadol ». Et on recommence. C’est un cycle. Un cercle vicieux. Et nous, on est les cobayes.
Guillaume Schleret
J’ai un pote qui a eu une crise après 3 semaines de tramadol. Il avait rien. Pas d’épilepsie, pas d’alcool, pas d’autre médicament. Juste 100 mg/jour. Le médecin a dit « c’est un cas isolé ». Mais maintenant il est sous gabapentine. Et il dit qu’il se sent mieux. J’ai juste envie de dire : écoutez les gens. Pas juste les études.
Jean-Baptiste Chauvin
Je me demande si les études sur le tramadol sont biaisées. Toutes celles que j’ai lues viennent de pays où il est très prescrit. Et là, forcément, on voit plus de cas. Mais en France, il est moins utilisé. Est-ce qu’on sous-estime les risques parce qu’on n’a pas assez de données ? Ou on les ignore parce qu’on en prescrit trop ?
Jacqueline Pedraza
Je suis infirmière en neurologie. J’ai vu des patients revenir de l’hôpital après une crise, et dire « je pensais que c’était juste une migraine ». On ne leur a jamais dit que le tramadol pouvait causer ça. On leur a juste dit « prenez ça ». Et maintenant, ils ont peur de tout. Il faut qu’on change la façon dont on communique. Pas juste les règles. Les mots. La peur. La confiance. C’est ça le vrai soin.