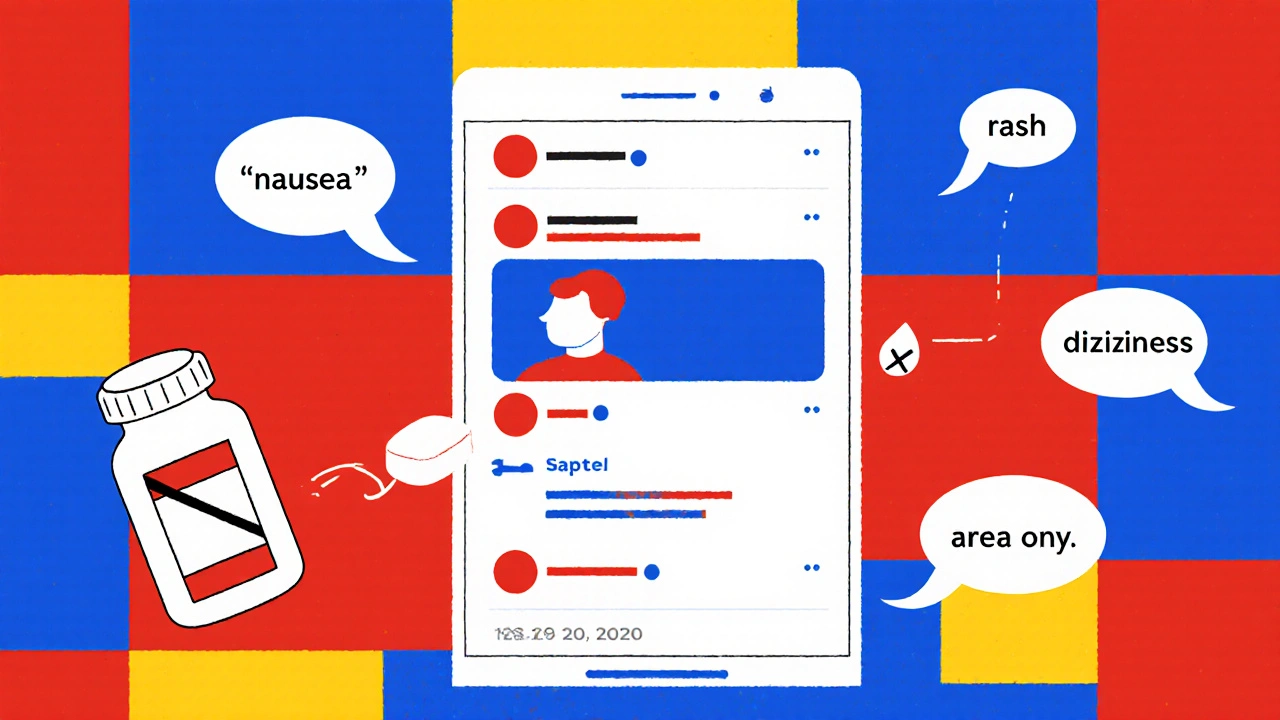
Chaque jour, des milliers de patients partagent en ligne leurs expériences avec les médicaments. Ils parlent de nausées, de vertiges, de réactions cutanées inattendues - souvent sans savoir qu’ils participent à un système de surveillance de la sécurité des médicaments. Ce phénomène, appelé pharmacovigilance sur les réseaux sociaux, est en train de transformer la manière dont les laboratoires pharmaceutiques et les autorités sanitaires détectent les effets indésirables. Mais ce n’est pas une solution magique. Derrière les promesses de rapidité et de réactivité, se cachent des pièges de qualité, de confidentialité et de fiabilité.
Comment les réseaux sociaux deviennent une source de données de sécurité
La pharmacovigilance traditionnelle repose sur les rapports des professionnels de santé : médecins, pharmaciens, infirmiers. Mais ces canaux capturent à peine 5 à 10 % des réactions adverses réelles. Pourquoi ? Parce que beaucoup de patients n’osent pas en parler, ne savent pas comment le faire, ou pensent que leur symptôme n’est pas grave. Sur les réseaux sociaux, en revanche, les patients parlent librement. Sur Reddit, Twitter ou des forums dédiés, ils décrivent leurs symptômes en langage courant : « J’ai eu des crampes après avoir pris X », « Mon mari a perdu l’appétit depuis qu’il prend Y ». Ces témoignages, non filtrés par les médecins, offrent un aperçu brut et immédiat. En 2024, plus de 5,17 milliards de personnes utilisent les réseaux sociaux. Chacun passe en moyenne 2 heures 20 par jour dessus. C’est une mine de données en temps réel. Des systèmes d’intelligence artificielle analysent des dizaines de milliers de publications par heure. Ils identifient des noms de médicaments, des symptômes, des dosages - même quand les mots sont mal orthographiés ou utilisés de façon informelle. Des techniques comme la reconnaissance d’entités nommées (NER) et le modélisation de sujets permettent de trier le vrai du faux.Des réussites concrètes, mais rares
Il existe des cas où cette approche a sauvé des vies. En 2023, le laboratoire Venus Remedies a détecté un cluster de réactions cutanées rares liées à un nouvel antihistaminique grâce à des discussions sur Twitter et des groupes Facebook. Grâce à cette alerte, ils ont mis à jour l’étiquette du produit 112 jours plus vite que si elles avaient attendu les rapports officiels. Un autre exemple : une nouvelle molécule pour le diabète a été signalée comme cause de crampes musculaires sur des forums de patients. Les analystes ont repéré une augmentation soudaine de ce terme dans les publications. Trois semaines plus tard, un médecin a déposé le premier rapport formel. Quatre semaines après, l’agence sanitaire a émis un avertissement. Soit 47 jours d’avance sur le système traditionnel. Ces succès ne sont pas courants. Selon une étude de l’IMI WEB-RADR, sur 12 000 signaux potentiels collectés sur les réseaux sociaux, seulement 3,2 % ont été validés comme réels effets indésirables. La plupart du temps, ce sont des erreurs : des blagues, des maladies non liées au médicament, des confusions entre deux produits, ou des récits exagérés.Les risques : bruit, biais et violations de vie privée
Le plus gros problème ? Le bruit. Près de 68 % des mentions de réactions adverses sur les réseaux sociaux doivent être vérifiées manuellement. Pourquoi ? Parce que les gens ne disent pas toujours la vérité. Certains confondent un mal de tête avec une réaction au médicament. D’autres répètent des rumeurs. Un post peut dire « J’ai eu une crise cardiaque après avoir pris ce comprimé » - alors que la personne avait déjà des antécédents de problèmes cardiaques, et n’a jamais mentionné cela. En outre, 92 % des publications manquent des informations essentielles : âge du patient, antécédents médicaux, posologie exacte, durée du traitement. Sans ces données, il est impossible de dire si le médicament est vraiment en cause. Et 87 % des mentions de dosage sont incorrectes ou incomplètes. Il y a aussi un biais social. Les personnes âgées, les populations rurales, celles qui n’ont pas accès à Internet ou qui ne parlent pas l’anglais sont sous-représentées. Ceux qui sont les plus vulnérables aux effets secondaires sont souvent les moins présents en ligne. Cela crée une distorsion : on surveille surtout les médicaments pris par les jeunes, les urbains, les connectés. Et puis, il y a la vie privée. Beaucoup de patients ne savent pas que leurs posts sont analysés. Ils partagent des détails intimes sur leur santé - douleurs chroniques, troubles mentaux, effets sur leur vie sexuelle - sans imaginer que ces données peuvent être utilisées par une entreprise pharmaceutique. Ce n’est pas un consentement éclairé. C’est une surveillance invisible.
Les outils et les compétences nécessaires
Pour utiliser les réseaux sociaux efficacement, une entreprise doit avoir :- Un accès à 3 à 5 plateformes principales : Twitter, Facebook, Reddit, Instagram, et des forums spécialisés comme PatientsLikeMe.
- Un système d’analyse linguistique capable de comprendre l’argot médical : « j’ai eu la trouille » pour une palpitation, « j’ai perdu la tête » pour une confusion mentale.
- Un processus de validation en trois étapes : un algorithme pour filtrer, un analyste pour vérifier, un pharmacovigilant pour confirmer.
Les régulateurs entrent en scène
Les autorités ne restent pas inactives. En 2022, la FDA a publié des lignes directrices : elle reconnaît l’utilité des réseaux sociaux, mais exige des processus de validation rigoureux avant d’intégrer ces données dans les évaluations de sécurité. En 2024, l’EMA a rendu obligatoire la mention des stratégies de surveillance des réseaux sociaux dans les rapports de sécurité périodiques. Et en mars 2024, la FDA a lancé un programme pilote avec six grands laboratoires. L’objectif ? Réduire le taux de faux positifs à moins de 15 %. Cela passe par des algorithmes plus intelligents, capables de croiser les données avec les dossiers médicaux anonymisés, ou de détecter les mots-clés dans le contexte.Adoption inégale et avenir incertain
L’adoption varie selon les régions. En Europe, 63 % des laboratoires utilisent la pharmacovigilance sur les réseaux sociaux. En Amérique du Nord, ce sont 48 %. En Asie-Pacifique, seulement 29 %. Pourquoi ? Parce que les lois sur la protection des données sont plus strictes en Europe (RGPD) et plus permissives ailleurs. Certains pays interdisent encore l’analyse des données publiques sans consentement explicite. Le marché est en plein boom : il devrait passer de 287 millions de dollars en 2023 à 892 millions en 2028. Pourquoi ? Parce que les régulateurs poussent les entreprises à le faire. 78 % des laboratoires ont augmenté leur budget après la mise à jour de l’EMA en 2022. Mais les experts restent prudents. Dr. Sarah Peterson, de Pfizer, dit que les réseaux sociaux sont « une source complémentaire précieuse ». Mais Michael Chen, du projet WEB-RADR, rappelle : « Pour la majorité des médicaments étudiés, leur valeur a été limitée. »Le futur : intégration, pas substitution
Le vrai avenir ne sera pas de remplacer les rapports traditionnels. Ce sera de les combiner. Imaginez un système où un signal détecté sur Twitter est automatiquement croisé avec les données des pharmacies, les dossiers hospitaliers anonymisés, et les rapports des médecins. L’IA pourrait alors dire : « Sur 500 mentions de nausées pour ce médicament, 12 proviennent de patients qui n’avaient pas d’antécédents gastro-intestinaux, et 7 ont pris un autre médicament en même temps. » C’est ce que les meilleurs laboratoires commencent à construire. Mais cela demande des investissements lourds, des compétences rares, et une éthique claire. Il ne s’agit pas de collecter tout ce qui est publié. Il s’agit de comprendre ce qui est pertinent, vérifiable, et respectueux des droits des patients.Les cinq règles d’or pour une pharmacovigilance éthique sur les réseaux
- Ne jamais considérer une publication comme un rapport valide sans vérification humaine.
- Ne pas utiliser les données sans transparence. Informer les utilisateurs que leurs posts peuvent être analysés pour la sécurité des médicaments.
- Ne pas se concentrer uniquement sur les médicaments populaires. Les traitements rares sont plus difficiles à surveiller, mais plus dangereux si on les ignore.
- Ne pas ignorer les biais linguistiques et sociaux. Si 80 % de vos données viennent d’Amérique du Nord en anglais, vous ne voyez qu’un petit coin du monde.
- Ne pas promettre plus que ce que la technologie peut offrir. Les réseaux sociaux ne sont pas une solution miracle. Ils sont un outil, pas un remède.
La pharmacovigilance sur les réseaux sociaux n’est ni un rêve ni un cauchemar. C’est un outil puissant, mais fragile. Il peut sauver des vies. Il peut aussi tromper, biaiser, violer. Son succès dépendra moins de la technologie que de la sagesse humaine qui la guide.
Les réseaux sociaux peuvent-ils remplacer les rapports médicaux traditionnels ?
Non. Les réseaux sociaux ne peuvent pas remplacer les rapports médicaux traditionnels. Ils sont un complément. Les rapports officiels fournissent des données vérifiées, avec des antécédents médicaux, des dosages précis et des diagnostics confirmés. Les réseaux sociaux, eux, offrent des témoignages bruts, souvent incomplets. Leur force est la rapidité et la richesse des expériences vécues, pas la fiabilité. Les deux systèmes doivent fonctionner ensemble.
Pourquoi les algorithmes ont-ils tant de mal à identifier les vrais effets indésirables ?
Parce que les gens ne parlent pas comme des médecins. Ils disent « j’ai eu la migraine » après avoir pris un médicament, mais la migraine était déjà là avant. Ou ils confondent deux médicaments. Certains postent des blagues, des histoires inventées, ou des réactions à des compléments alimentaires. Les algorithmes ne comprennent pas toujours le contexte. Ils voient des mots, pas des histoires. Sans vérification humaine, 70 % des signaux sont des faux positifs.
Est-ce légal d’analyser les publications publiques sans consentement ?
Cela dépend du pays. En Europe, le RGPD exige que les données personnelles soient traitées de manière juste et transparente. Même si un post est public, l’analyse à des fins commerciales ou de sécurité doit être justifiée. En Suisse, la loi sur la protection des données exige un intérêt légitime. Beaucoup de laboratoires ne le font pas clairement - ce qui crée un risque juridique. La meilleure pratique est d’annoncer cette pratique dans les conditions d’utilisation des plateformes ou via des campagnes d’information.
Quels sont les médicaments les plus faciles à surveiller sur les réseaux sociaux ?
Les médicaments très prescrits avec un grand nombre d’utilisateurs : les antidouleurs, les antidiabétiques, les antidépresseurs, les contraceptifs. Plus il y a de patients, plus les signaux sont visibles. En revanche, les traitements rares - comme ceux pour les maladies orphelines - sont presque impossibles à surveiller. Il n’y a pas assez de discussions pour créer un signal clair. Le bruit l’emporte sur le signal.
Comment les laboratoires évitent-ils les faux signaux ?
Ils utilisent un système à trois niveaux : d’abord un algorithme pour filtrer les contenus évidemment hors sujet, puis un analyste pour vérifier la pertinence du symptôme et du médicament, enfin un pharmacovigilant pour confirmer si le cas correspond à une réaction connue ou nouvelle. Ils croisent aussi les données avec les dossiers de ventes, les horaires de prise, et les interactions médicamenteuses connues. Un seul post ne suffit jamais. Il faut une tendance, plusieurs cas similaires, et une cohérence avec la littérature médicale.

9 Commentaires
Sophie LE MOINE
Je trouve ça incroyable qu’on puisse détecter des effets secondaires juste en lisant des tweets. Mais bon, j’ai vu des gens dire qu’ils avaient eu un cancer après un paracétamol… donc non, je fais pas confiance à tout ce qui est en ligne.
Noé García Suárez
La pharmacovigilance participative repose sur un paradigme épistémologique fondé sur la triangulation des données. L’IA ne peut pas remplacer la cognition clinique, mais elle peut amplifier la détection précoce des signaux de sécurité lorsqu’elle est couplée à des protocoles de validation rigoureux. Le vrai défi, c’est l’interopérabilité des systèmes.
Rudi Timmermans
Je suis étonné que personne ne parle du biais culturel. Les gens en Afrique ou en Asie ne postent pas sur Twitter, mais ils prennent quand même des médicaments. On surveille les riches, les jeunes, les urbains… et on oublie les plus vulnérables. C’est pas juste.
Nathalie Garrigou
Évidemment que les labos analysent nos posts… mais vous croyez vraiment qu’ils le font pour nous protéger ? Ou juste pour éviter les poursuites ? Ils savent très bien ce que leurs médicaments font. Ils attendent juste que ça devienne trop gros pour le cacher.
Maxime ROUX
Les algorithmes sont nuls. J’ai vu un truc sur Reddit où quelqu’un a dit ‘j’ai eu la trouille’ après un médicament, et l’IA a cru qu’il avait eu une crise cardiaque. C’est du n’importe quoi. Faut des humains, pas des robots qui comprennent rien à la langue de tous les jours.
Fabien Galthie
En France, on a des médecins, des pharmaciens, des systèmes de signalement fiables. Pourquoi on se mettrait à lire les bêtises des gens sur Instagram ? C’est une perte de temps. Et puis, on a le RGPD pour une raison : protéger les données, pas les exploiter pour des algorithmes américains.
Julien Saint Georges
Je pense qu’on peut faire les deux : garder les rapports médicaux, mais les enrichir avec les témoignages en ligne. Ce sont pas des remplacements, c’est des compléments. Le vrai progrès, c’est quand les données brutes croisent les données cliniques. C’est là que ça devient puissant.
Corinne Serafini
Je suis une professionnelle de santé, et je trouve cette pratique extrêmement inquiétante. Les patients confondent souvent des symptômes liés à d’autres pathologies, ou à du stress, ou à des compléments alimentaires. La précision des données est catastrophique. Et l’absence de consentement explicite est une violation éthique majeure. Il ne s’agit pas d’innovation, c’est de la négligence systémique.
Carlos Ciller
La vraie question n’est pas ‘peut-on le faire ?’ mais ‘doit-on le faire ?’ Si on utilise les réseaux sociaux pour améliorer la sécurité des patients, alors oui. Mais si c’est pour éviter des rappels, ou pour réduire les coûts de surveillance, alors non. La technologie doit servir l’humain, pas l’inverse. Et il faut une transparence totale. Les gens doivent savoir qu’ils sont observés. Sinon, on perd toute légitimité.