La théophylline est un médicament utilisé depuis plus de 80 ans pour traiter l’asthme et la BPCO. Pourtant, ce n’est pas un médicament comme les autres. Son indice thérapeutique étroit (ITE) signifie que la différence entre une dose efficace et une dose toxique est mince - presque imperceptible. Une légère erreur dans la posologie, un changement dans l’alimentation, ou un nouvel antibiotique peuvent basculer un patient de la guérison vers une urgence médicale. Et pourtant, beaucoup de patients continuent à le prendre. Pourquoi ? Parce que, malgré les nouveaux traitements, la théophylline reste une option abordable et puissante, surtout quand tout le reste échoue. Mais cette puissance a un prix : une surveillance rigoureuse, sans compromis.
Qu’est-ce que l’indice thérapeutique étroit ?
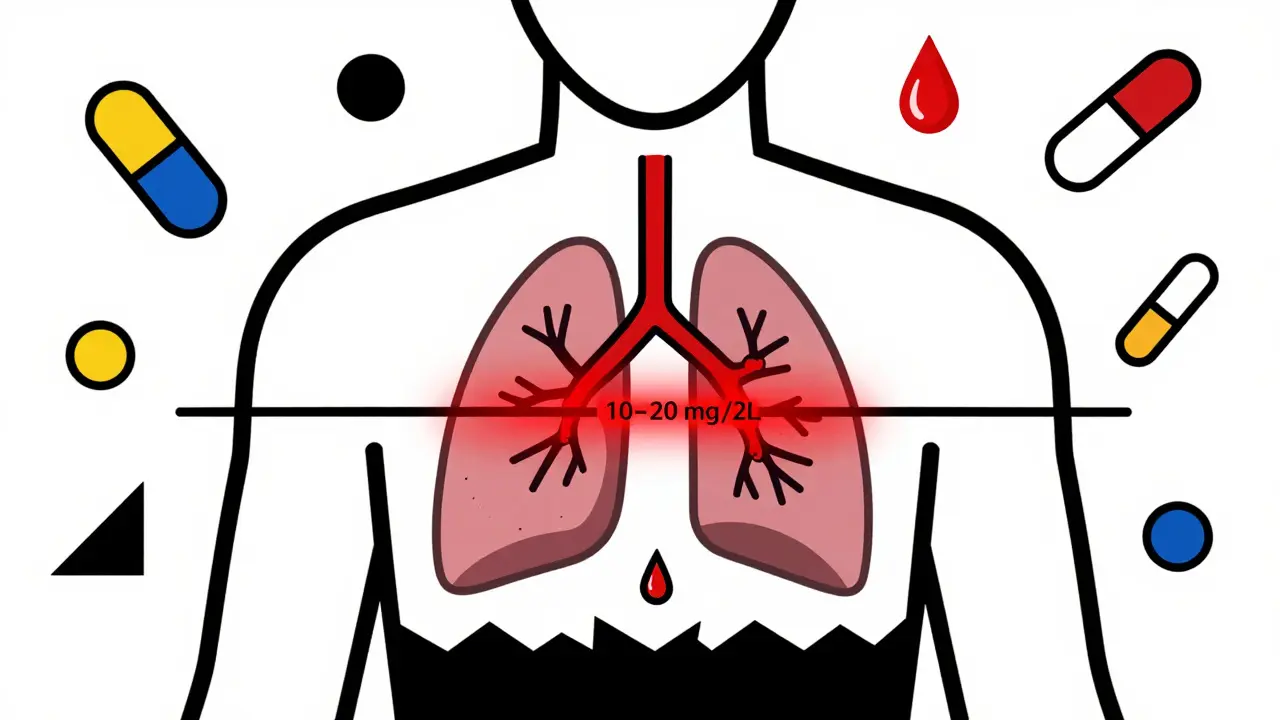
L’indice thérapeutique étroit (ITE) désigne une plage de concentration sanguine très étroite où un médicament fonctionne bien sans causer de dommages. Pour la théophylline, cette plage est de 10 à 20 mg/L. En dessous de 10 mg/L, le médicament ne soulage presque pas la respiration. Au-delà de 20 mg/L, les risques de convulsions, d’arythmies cardiaques, de nausées sévères et même de décès augmentent brutalement. À 25 mg/L, la probabilité de complications graves devient réelle. Ce n’est pas une zone grise : c’est une ligne de crête. Un seul milligramme par litre en plus peut faire la différence entre un patient qui respire bien et un patient en arrêt cardiaque.
La théophylline n’est pas seulement un bronchodilatateur. Elle agit aussi comme un anti-inflammatoire puissant, en réactivant une protéine appelée HDAC2, essentielle pour contrôler l’inflammation dans les poumons des patients atteints d’asthme sévère. Mais cette action anti-inflammatoire ne fonctionne que si la concentration est juste au bon endroit. Trop peu ? Aucun effet. Trop ? Toxicité.
Pourquoi la théophylline est-elle si imprévisible ?
La théophylline ne se comporte pas comme un médicament ordinaire. Son métabolisme est instable, variable d’un patient à l’autre, et sensible à tout ce qui l’entoure. Son métabolisme par le foie devient saturé à haute dose - ce qui signifie qu’une petite augmentation de la dose peut provoquer une montée exponentielle des niveaux sanguins. C’est ce qu’on appelle la cinétique d’ordre zéro : une logique qui n’a rien à voir avec les autres médicaments.
Et puis, les facteurs externes changent tout :
- Le tabagisme augmente la clairance de 50 à 70 %. Un patient qui arrête de fumer voit ses niveaux de théophylline monter en flèche en quelques jours - sans qu’on change sa dose.
- La grossesse réduit la clairance de 30 à 50 % au troisième trimestre. Une femme enceinte doit être surveillée mensuellement.
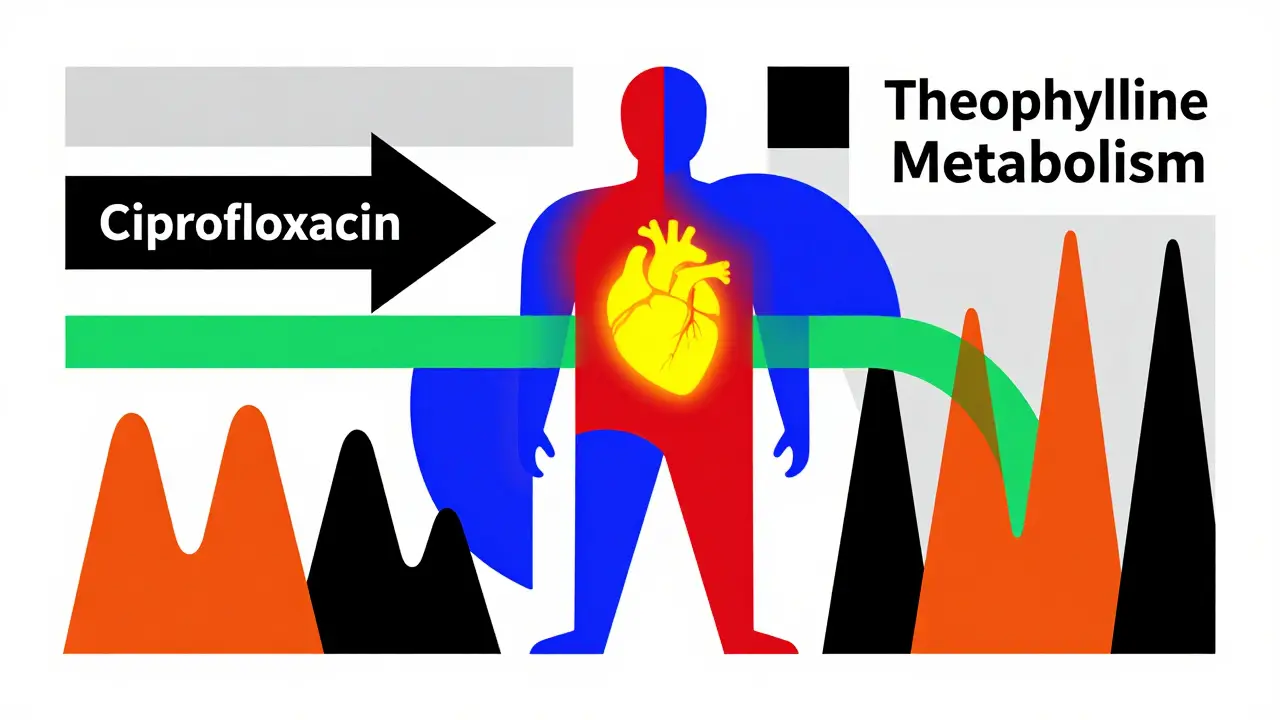
- Les antibiotiques comme l’érythromycine ou la ciprofloxacine bloquent l’élimination de la théophylline, pouvant faire grimper les niveaux de 50 à 100 % en 72 heures.
- Le foie endommagé ou l’insuffisance cardiaque réduisent la capacité du corps à traiter le médicament de 50 % ou plus.
- Les médicaments comme la rifampicine ou la St. John’s Wort accélèrent son élimination, réduisant les niveaux de 30 à 60 %.
Un patient peut être stable pendant des mois, puis, après un simple changement de médicament pour une infection, son niveau de théophylline passe de 14 à 28 mg/L. C’est ce qui s’est produit en 2023 avec un homme de 68 ans atteint de BPCO : il a développé une tachycardie ventriculaire mortelle après avoir commencé la ciprofloxacine. Son taux sanguin n’avait pas été vérifié depuis trois mois.

Comment surveiller les niveaux de théophylline ?
La surveillance n’est pas une option - c’est une obligation. Et elle doit être précise.
Pour les formes classiques (à libération immédiate), le prélèvement doit être fait juste avant la prise du prochain comprimé - c’est ce qu’on appelle le taux de fond (trough level). Pour les formes à libération modifiée, il faut attendre 4 à 6 heures après la prise. Une erreur de timing peut donner un résultat faussement bas ou haut, et fausser toute décision médicale.
Le moment où on doit faire le premier test est aussi crucial. Il faut attendre 5 jours après le début du traitement, ou 3 jours après un changement de dose, pour que le médicament atteigne un équilibre stable dans le sang. Ensuite, la fréquence dépend du risque :
- Patients stables : tous les 6 à 12 mois.
- Patients âgés de plus de 60 ans : tous les 3 à 6 mois (le foie ralentit avec l’âge).
- Patients avec insuffisance cardiaque ou hépatique : tous les 1 à 3 mois.
- Patientes enceintes : mensuellement au deuxième et troisième trimestre.
- Avant et après l’ajout d’un nouveau médicament, ou si le patient arrête de fumer, ou boit beaucoup d’alcool : immédiatement.
Et ce n’est pas seulement la théophylline qu’il faut surveiller. Il faut aussi regarder :
- La fréquence cardiaque (plus de 100 battements par minute = signe d’alerte).
- Les signes neurologiques : maux de tête, insomnie, tremblements.
- Le taux de potassium (baisse souvent à cause des corticoïdes ou des bêta-2 agonistes).
- Les gaz du sang et les électrolytes.
Un taux de théophylline à 18 mg/L peut sembler normal… mais si le patient a un potassium à 2,8 mmol/L et une fréquence cardiaque à 120 bpm, il est en danger. Le médicament n’est pas le seul coupable - c’est l’ensemble du tableau clinique qui compte.
Les conséquences de ne pas surveiller
Chaque année aux États-Unis, environ 1 500 personnes se rendent aux urgences à cause d’une toxicité à la théophylline. Dans 10 % des cas graves - ceux avec convulsions ou arythmies - le décès survient. En Europe, les données sont similaires. Et ce n’est pas seulement une question de mauvaise gestion : c’est souvent un manque de vigilance.
Le NHS rapporte que 15 % des effets indésirables viennent d’un oubli d’ajuster la dose chez les patients avec une insuffisance hépatique. 22 % viennent d’interactions non détectées avec des antibiotiques comme les macrolides. Dans un hôpital communautaire, après la mise en place d’un protocole de surveillance standardisé, les événements indésirables ont chuté de 78 % en 18 mois. Les patients ont aussi vu leur contrôle de l’asthme s’améliorer de 35 %.
Les patients eux-mêmes le disent : 68 % des utilisateurs à long terme trouvent les analyses de sang « pénibles mais nécessaires ». 82 % disent qu’ils respirent mieux quand leur taux est dans la bonne plage. Pourtant, 37 % trouvent la fréquence des contrôles trop lourde. Ce n’est pas une question de motivation - c’est une question de compréhension. Beaucoup ne savent pas que leur antibiotique pour un rhume peut les envoyer aux urgences.

La théophylline a-t-elle encore sa place aujourd’hui ?
Oui. Même avec les biologiques coûteux, la théophylline reste un pilier dans les zones à ressources limitées. Un mois de traitement coûte entre 15 et 30 dollars - contre 200 à 400 dollars pour les traitements les plus récents. Elle est encore utilisée par 1,2 million de patients aux États-Unis et 850 000 en Europe, principalement comme traitement de troisième ligne.
Des technologies prometteuses voient le jour : des appareils portables capables de mesurer la théophylline en moins de 5 minutes sont en phase 2 d’essais cliniques. Mais jusqu’à ce qu’ils soient validés et largement disponibles, la mesure sanguine reste la norme. L’American College of Chest Physicians l’a réaffirmé en 2024 : « Aucun patient ne devrait recevoir de théophylline sans surveillance régulière. »
Et les chiffres le confirment : entre 2020 et 2023, les cas de toxicité à la théophylline ont augmenté de 23 % par an aux États-Unis. La plupart concernent des personnes âgées avec une insuffisance hépatique ou rénale non diagnostiquée. Ce n’est pas une maladie rare. C’est une erreur répétée.
Que faut-il retenir ?
La théophylline n’est pas un médicament à prendre à la légère. Son efficacité est réelle. Son potentiel de danger est aussi réel. Il n’y a pas de place pour la routine, l’oubli ou l’approximation. Chaque dose, chaque prise de médicament, chaque changement de mode de vie, doit être évalué à la lumière de son impact sur la concentration sanguine.
Un taux de théophylline n’est pas juste un chiffre sur un papier. C’est une ligne de vie. Entre 10 et 20 mg/L, il y a la respiration. Au-delà, il y a la mort. Et la surveillance n’est pas une formalité - c’est la seule chose qui empêche la tragédie.
Pourquoi la théophylline nécessite-t-elle une surveillance plus stricte que d’autres médicaments ?
La théophylline a un indice thérapeutique étroit : la différence entre la dose efficace et la dose toxique est très faible (10 à 20 mg/L). Un léger excès peut provoquer des convulsions ou des arythmies cardiaques, tandis qu’une dose trop faible n’apporte aucun bénéfice. Son métabolisme est imprévisible, influencé par le tabac, les médicaments, le foie, la grossesse, et même l’âge. Ce n’est pas un médicament qui se gère par intuition - il faut des analyses régulières.
Quels sont les signes d’une toxicité à la théophylline ?
Les premiers signes incluent des nausées, des vomissements, des tremblements, des maux de tête et de l’insomnie. Ensuite, on peut observer une accélération du rythme cardiaque (plus de 100 battements par minute), des palpitations, une agitation ou une confusion. Dans les cas graves, des convulsions, des arythmies ventriculaires ou un arrêt cardiaque peuvent survenir. Tous ces symptômes nécessitent une prise de sang immédiate pour mesurer le taux de théophylline.
Faut-il surveiller la théophylline même à faible dose ?
Oui. Même à 200 mg par jour, la théophylline reste dangereuse sans surveillance. Des études récentes suggèrent qu’elle pourrait être plus sûre à faible dose, mais la communauté scientifique reste divisée. L’European Respiratory Society et les guidelines américains insistent : même les faibles doses nécessitent un suivi initial et périodique, car les variations individuelles rendent toute prédiction impossible. La sécurité ne dépend pas de la dose, mais de la prévisibilité du métabolisme - qui est toujours imprévisible.
Comment savoir si un médicament interagit avec la théophylline ?
Tout antibiotique de la famille des macrolides (érythromycine, clarithromycine, ciprofloxacine), les anti-inflammatoires comme la cimétidine, l’allopurinol, ou même certains suppléments comme la St. John’s Wort, peuvent modifier les niveaux de théophylline. Avant d’ajouter un nouveau médicament, il faut toujours vérifier les interactions avec la théophylline. Le plus simple : demander à un pharmacien ou consulter une base de données d’interactions médicamenteuses. Ne jamais supposer qu’un antibiotique « inoffensif » est sans risque.
Que faire si un patient arrête de fumer pendant qu’il prend de la théophylline ?
L’arrêt du tabac réduit la clairance de la théophylline de 50 à 70 %. Cela signifie que le médicament reste plus longtemps dans le sang. Sans ajustement de dose, le taux sanguin peut monter en 48 à 72 heures et dépasser la limite toxique. Il faut faire une analyse de sang dans les 3 à 5 jours après l’arrêt du tabac, puis réduire la dose de 25 à 30 % en moyenne. Ne pas attendre que les symptômes apparaissent.
12 Commentaires
Jean-Baptiste Deregnaucourt
La théophylline ? Ah oui, j’ai vu un type à l’hôpital qui a failli mourir parce qu’il a arrêté de fumer et qu’on a pas changé sa dose… Il s’est mis à trembler comme un fou, les infirmières criaient, c’était du cinéma ! J’ai demandé à la pharmacienne si c’était normal, elle m’a regardé comme si j’étais un alien… Non mais sérieux, on laisse des gens prendre ça sans contrôle ?!
Tammy and JC Gauthier
Je trouve ça fascinant, vraiment. La théophylline, c’est comme un piano à queue dans un appartement minuscule : un seul mauvais doigt, et tout s’effondre. Elle n’est pas seulement un bronchodilatateur, elle est un orchestre entier de réactions biochimiques qui dépendent de l’âge, du tabac, des antibiotiques, de la grossesse, du foie, du cœur… Et pourtant, on l’oublie. On la considère comme un médicament « vieux » donc « simple ». Mais non. Elle est complexe. Elle est fragile. Elle exige de l’attention, pas juste des comprimés. Et ce n’est pas une question de « surveillance » comme on surveille un feuilleton. C’est une question de respect. De reconnaissance de la biologie humaine dans toute sa délicatesse. On ne peut pas traiter un patient comme un algorithme. Il faut écouter, observer, adapter. Chaque milligramme par litre est un équilibre précaire entre la vie et la mort. Et c’est ça, la médecine. Pas les protocoles. Pas les algorithmes. La relation humaine avec la science.
Ludovic Briday
Je suis médecin en région parisienne, et je peux vous dire que la théophylline, c’est un cauchemar quotidien. Les patients viennent avec leur ordonnance, on leur explique, ils hochent la tête, puis trois semaines plus tard, ils reviennent en urgence avec un taux à 26. Pourquoi ? Parce qu’ils ont pris un antibiotique pour un rhume, ou ils ont arrêté de fumer pour « faire plaisir à leur femme », ou ils ont bu un peu plus d’alcool pendant les fêtes. Personne ne lit les notices. Personne. Et quand on leur dit « il faut contrôler votre taux », ils répondent « mais j’ai pas de symptômes ! ». Non, mais vous êtes sérieux ? C’est comme conduire en aveugle et dire « je sens que je vais pas me tuer ». On a mis en place un protocole interne avec un rappel SMS automatique pour les contrôles. Résultat : -65 % d’hospitalisations en 18 mois. La technologie, c’est pas qu’un mot. C’est une sauvegarde de vie.
Aurelien Laine
Le point critique ici, c’est la cinétique d’ordre zéro. La plupart des médicaments suivent une cinétique d’ordre un : la clairance est proportionnelle à la concentration. La théophylline, elle, est saturée. C’est comme un tunnel qui ne peut plus accueillir de voitures : ajouter une voiture, et tout s’emballe. Ce n’est pas une question de « dose élevée » - c’est une question de mécanisme pharmacocinétique. Et les interactions enzymatiques via le CYP1A2 ? Elles sont non linéaires, imprévisibles, et souvent sous-estimées. Un patient stable pendant 2 ans peut basculer en 72 heures à cause d’un simple changement de marque d’ibuprofène. Il faut des analyses sériées, pas des suppositions. La surveillance n’est pas une formalité. C’est une exigence physiologique. Et si on l’ignore, on ne parle pas de « complication » - on parle de négligence systémique.
Lindsey R. Désir
Je suis infirmière en pneumologie. J’ai vu des patients mourir à cause d’un taux de théophylline non contrôlé. Pas à cause d’une erreur médicale, mais à cause d’un oubli administratif. Un dossier perdu. Un rendez-vous annulé. Une prise de sang non programmée. Et pourtant, tout cela est évitable. On a un outil : les alertes électroniques. On a un protocole : les contrôles à 3, 6, 12 mois selon les risques. On a une équipe : médecins, pharmaciens, infirmiers. Alors pourquoi ça échoue ? Parce que la médecine est humaine. Et les humains oublient. Ce n’est pas un problème de connaissance. C’est un problème de système. Il faut automatiser ce qui peut l’être. Et former les patients à comprendre que leur antibiotique pour un rhume n’est pas anodin. C’est une question de vie ou de mort. Pas de « peut-être ».
Francine Gaviola
Vous savez quoi ? J’ai pris de la théophylline pendant 15 ans. J’avais de l’asthme sévère. Et je vous dis : les analyses de sang, c’est une corvée. Mais c’est la seule chose qui m’a permis de respirer. J’ai eu un taux à 24 une fois. J’ai failli mourir dans un bus. J’ai cru que j’allais m’évanouir. J’ai appelé mon médecin en pleurant. Il m’a dit : « Tu as arrêté de fumer, et tu as pris de l’ibuprofène. » J’ai pas compris. Mais maintenant, je comprends. Et je dis à tous les nouveaux patients : « Fais tes analyses. Même si tu te sens bien. » Parce que la théophylline, elle ne te demande pas ton avis. Elle agit. Et elle ne pardonne pas.
Laetitia Ple
Ah oui, la théophylline. Le médicament qui fait peur aux médecins et qui fait rire les patients. « Ah non, je vais pas me faire piquer pour un truc que je prends depuis 1998 ! » Oui, mais tu as 70 ans maintenant, ton foie a 20 ans de plus, ton cœur a 30 ans de plus, et tu viens de commencer l’azithromycine pour un rhume. Bravo. Tu as gagné le prix Nobel de la négligence. Et puis, vous savez quoi ? Les biologiques coûtent cher, mais ils sont prévisibles. La théophylline, elle, c’est comme jouer à la roulette russe avec un médecin qui a oublié de vérifier le chargeur. Et vous voulez qu’on la garde ? Oui. Parce que c’est bon marché. Mais seulement si on la traite comme un explosif. Pas comme un cachet de sucre.
Julien Doiron
Je suis sûr que c’est un complot. La théophylline est un médicament dangereux, mais elle est maintenue parce que les labos veulent qu’on continue à faire des analyses. Les analyses coûtent cher. Les analyses génèrent des revenus. Et qui paie ? Les patients. Les hôpitaux. Les mutuelles. Mais les labos ? Ils vendent les tests. Les lecteurs de taux. Les kits de prélèvement. Et si on supprimait la théophylline ? On supprimerait les analyses. Et les profits. Donc on la garde. Pourquoi ? Parce que c’est rentable. Pas parce que c’est nécessaire. Les biologiques sont mieux. Mais ils ne sont pas rentables pour les laboratoires si on les utilise à grande échelle. Donc on garde un médicament qui tue, pour qu’on continue à faire des prélèvements. Et vous, vous croyez que c’est un hasard si les cas de toxicité augmentent ? Non. C’est un système. Un système qui vit de notre peur. Et de nos analyses.
Louis Ferdinand
Je connais un patient. 72 ans. BPCO. Théophylline depuis 1987. Stable. Pas de complications. Puis il a pris un antibiotique pour une bronchite. Il a eu des palpitations. Il est venu à l’hôpital. Taux à 28. Il a failli mourir. Il m’a dit : « J’ai pas lu la notice. » J’ai pas répondu. J’ai juste pris sa main. Parce que je sais. On ne peut pas tout expliquer. On ne peut pas tout contrôler. Mais on peut être là. Pour les analyses. Pour les rappels. Pour les écouter. Pas pour les juger. Juste pour les garder en vie.
Laurence TEIL
En France, on est les seuls à faire ça. Aux États-Unis, ils ont arrêté la théophylline depuis des années. Ils utilisent des inhalateurs de pointe. Des biologiques. Des traitements personnalisés. Ici, on continue à faire des prélèvements sanguins comme au Moyen Âge. Pourquoi ? Parce que les médecins français sont attachés au passé. Parce que la médecine en France est une religion. Et la théophylline, c’est notre sainte Vierge. On la garde parce qu’on a peur du changement. Parce qu’on aime les rituels. Mais on tue des gens en même temps. On devrait l’interdire. Et on devrait le dire. La France doit avancer. Pas rester dans les années 80.
Mats During
La théophylline, c’est un médicament qui a survécu parce qu’on n’a pas trouvé mieux. Mais c’est un médicament qui devrait être interdit. Parce qu’il est trop dangereux. Parce que les gens ne comprennent pas. Parce que les médecins ne respectent pas les protocoles. Parce que les patients ne veulent pas entendre parler de sang. Et pourtant, on le donne. Pourquoi ? Parce que c’est bon marché. Mais à quel prix ? Des morts. Des urgences. Des hôpitaux saturés. On devrait mettre de l’argent dans des alternatives. Pas dans des analyses. On devrait arrêter de croire que la médecine c’est du chiffre. C’est de la vie. Et la théophylline, elle ne respecte pas la vie. Elle la menace. Et tant qu’on la garde, tant qu’on la défend, tant qu’on la justifie, on continue à tuer. On devrait le dire haut et fort. Et on devrait le faire maintenant.
Jean-Baptiste Deregnaucourt
Ok mais attends, j’ai vu un truc sur TikTok : un gars dit qu’il a remplacé sa théophylline par du CBD. Il dit qu’il respire mieux. Vous croyez que c’est vrai ?