La théophylline est un médicament ancien, utilisé depuis les années 1930 pour traiter l’asthme et la BPCO. Pourtant, contrairement à ce que l’on pourrait penser, ce n’est pas un traitement de première ligne aujourd’hui. Elle est réservée aux cas les plus complexes, quand les inhalateurs à haute dose ne suffisent plus. Et pourtant, elle reste indispensable pour des milliers de patients. Pourquoi ? Parce qu’elle agit à deux niveaux : elle dilate les bronches et réduit l’inflammation pulmonaire. Mais cette double action est aussi sa plus grande faiblesse : sa fenêtre thérapeutique est extrêmement étroite.
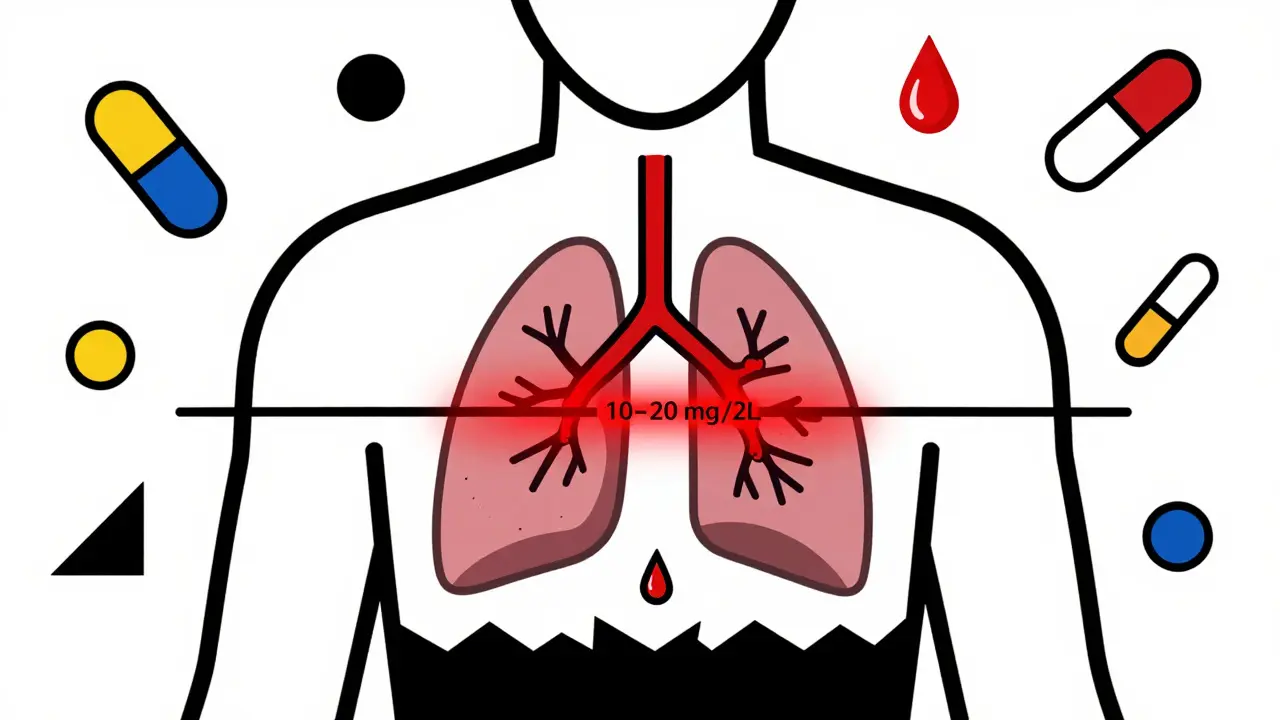
Entre efficacité et danger : la plage de 10 à 20 mg/L
La théophylline ne fonctionne pas comme un médicament ordinaire. Si votre taux dans le sang est trop bas - sous 10 mg/L - elle ne fait presque rien. Mais si vous dépassez 20 mg/L, vous entrez dans le domaine du risque. À 25 mg/L, les convulsions et les arythmies cardiaques deviennent possibles. À 30 mg/L, la mortalité augmente brusquement. Cette marge mince entre le bien et le mal est ce qu’on appelle un indice thérapeutique étroit (NTI). Il n’y a pas de place pour l’approximation. Un patient peut être parfaitement stable pendant des mois, puis, sans raison apparente, basculer en toxicité. Pourquoi ? Parce que la façon dont votre corps traite la théophylline change constamment.
Un métabolisme qui vous trahit
Votre foie décompose la théophylline. Mais ce foie n’est pas constant. Il ralentit si vous avez une insuffisance cardiaque, une maladie du foie, ou si vous avez plus de 60 ans. Il accélère si vous fumez - jusqu’à 70 % plus vite. Une femme enceinte au troisième trimestre métabolise 40 % moins bien la théophylline. Et si vous prenez un antibiotique comme la clarithromycine ou un médicament comme la cimétidine, votre taux peut doubler en quelques jours. Même un changement dans votre consommation d’alcool peut faire basculer les choses.
Et ce n’est pas tout. La théophylline ne se comporte pas de la même manière selon la forme que vous prenez. Une version à libération immédiate demande un prélèvement sanguin juste avant la prochaine dose. Pour les formes à libération prolongée, il faut attendre 4 à 6 heures après la prise. Si vous faites le prélèvement au mauvais moment, vous allez recevoir un résultat faux. Et avec un taux faux, vous allez ajuster la dose à tort. C’est comme conduire avec un compteur de vitesse qui clignote.
Qui doit être surveillé, et à quelle fréquence ?
La surveillance n’est pas une option. C’est une obligation médicale. Voici les règles claires :
- Après le début du traitement ou un changement de dose : attendre 5 jours avant le premier contrôle (3 jours pour les formes à libération rapide).
- Pour les patients stables : un contrôle tous les 6 à 12 mois.
- Pour les patients âgés de plus de 60 ans : tous les 3 à 6 mois.
- Pour les patients avec insuffisance cardiaque, foie endommagé, ou enceintes : tous les 1 à 3 mois, voire mensuellement.
- À chaque nouveau médicament, changement de tabac, ou épisode de vomissements : contrôle immédiat.
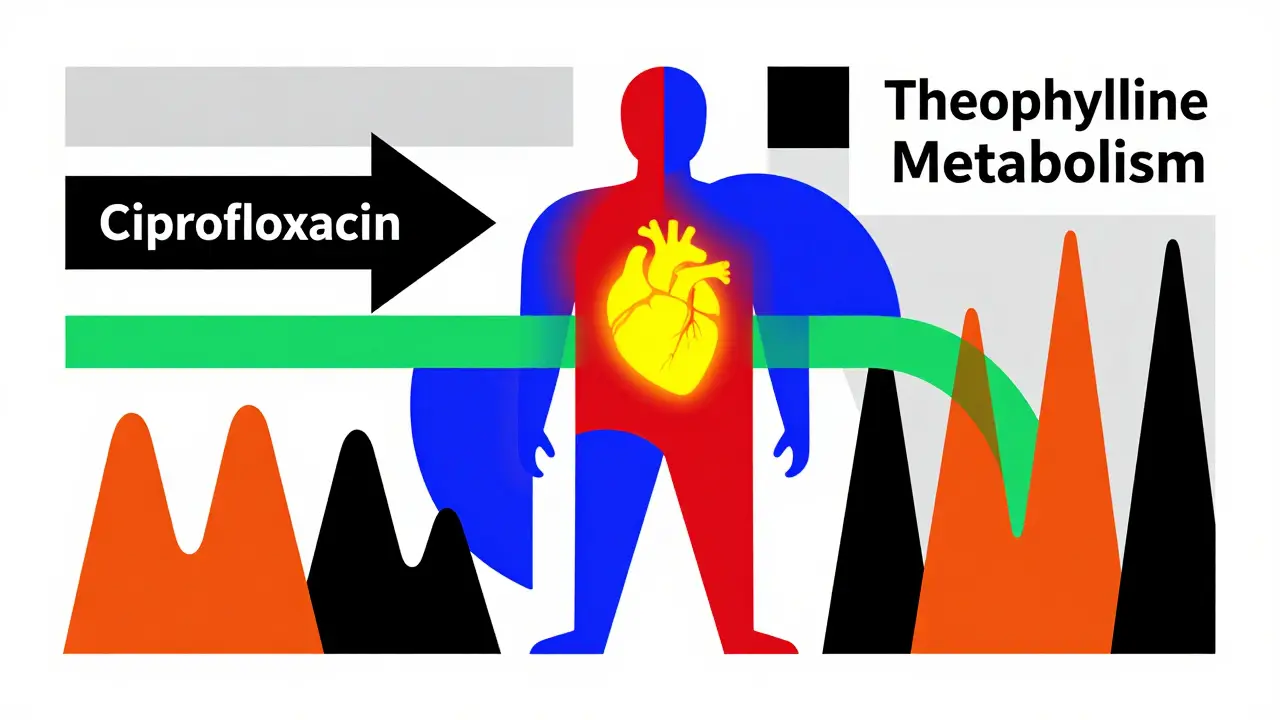
Un patient de 68 ans, atteint de BPCO, a été admis en réanimation en 2023 après avoir développé une tachycardie ventriculaire. Pourquoi ? Il avait commencé un traitement par ciprofloxacine. Ce simple antibiotique a fait grimper son taux de théophylline de 14 à 28 mg/L en 72 heures. Il aurait pu être sauvé si un simple test sanguin avait été fait avant la prise du nouvel antibiotique.

Plus qu’un taux dans le sang
Observer la théophylline, ce n’est pas juste regarder un chiffre. Il faut aussi surveiller les signes physiques. Un pouls supérieur à 100 battements par minute ? Un tremblement des mains ? De l’insomnie ? De la nervosité ? Ce sont autant de signaux d’alerte. Les taux de potassium doivent aussi être vérifiés - la théophylline, combinée aux corticoïdes ou aux bêta-agonistes, peut faire chuter le potassium, ce qui augmente le risque d’arythmie. Même les gaz du sang peuvent être affectés. Une mauvaise ventilation, une acidose, tout cela peut aggraver la toxicité.
Et attention : si la théophylline est administrée par voie intraveineuse, elle ne doit jamais être mélangée avec du glucose. Cela peut provoquer une hémolyse ou une pseudo-agglutination. Des erreurs simples, mais mortelles.
La réalité des patients
En Suisse, en France, aux États-Unis, les études montrent que près de 15 % des effets indésirables liés à la théophylline viennent d’un oubli de modifier la dose en cas d’insuffisance hépatique. 22 % sont causés par des interactions médicamenteuses non détectées. Pourtant, les patients eux-mêmes savent que ça marche. Une enquête menée sur des forums de patients asthmatiques révèle que 82 % d’entre eux ont une meilleure qualité de vie quand leur taux est bien contrôlé. Mais 37 % trouvent les prélèvements sanguins trop fréquents, trop pénibles. Pourtant, ils acceptent de les faire - parce qu’ils savent que sans ça, ils pourraient mourir.
Le futur : des tests rapides, mais pas encore prêts
Des entreprises comme TheraTest Diagnostics ou PharmChek travaillent sur des dispositifs portables qui pourraient mesurer la théophylline en moins de 5 minutes, avec une goutte de sang. Ce serait une révolution. Mais pour l’instant, ces technologies sont encore en phase d’essai. L’American College of Chest Physicians l’a clairement dit en 2024 : tant que ces appareils ne sont pas validés et largement disponibles, le prélèvement sanguin reste la norme. Et cette norme est là pour sauver des vies.
Le coût, la valeur
La théophylline coûte entre 15 et 30 dollars par mois. Les traitements biologiques modernes, eux, coûtent jusqu’à 400 dollars. Dans les pays à ressources limitées, elle reste une option vitale. Mais son prix bas ne la rend pas moins dangereuse. Au contraire. Parce qu’elle est bon marché, on la prescrit plus facilement. Et parce qu’on la prescrit plus facilement, on oublie parfois de la surveiller. Ce n’est pas un médicament de second choix. C’est un médicament de choix - à condition d’être surveillé.
Un rappel essentiel
La théophylline n’est pas un médicament comme les autres. Elle n’a pas de marge de sécurité. Elle ne vous pardonnera pas un oubli. Un changement de médicament, une maladie, une cigarette, un verre de vin - tout peut faire basculer un taux. Ce n’est pas la faute du patient. Ce n’est pas la faute du médecin. C’est la nature même du médicament. Et c’est pour ça que la surveillance n’est pas une pratique optionnelle. C’est la seule chose qui sépare la vie de la mort. Pas de théophylline sans contrôle. Pas de contrôle sans prélèvement. Pas de prélèvement sans rigueur.
Pourquoi la théophylline a-t-elle un indice thérapeutique étroit ?
La théophylline a un indice thérapeutique étroit parce que la différence entre la dose efficace et la dose toxique est très petite. Entre 10 et 20 mg/L, elle agit bien comme bronchodilatateur et anti-inflammatoire. En dessous, elle ne fait presque rien. Au-delà de 20 mg/L, elle provoque des effets secondaires graves : palpitations, convulsions, arythmies. Ce n’est pas une question de dose élevée : un léger changement dans le métabolisme - à cause d’un médicament, d’un âge, ou d’un tabagisme - peut faire passer un patient de l’efficacité à la toxicité en quelques jours.
Quels sont les signes d’une toxicité à la théophylline ?
Les premiers signes sont souvent bénins : nausées, vomissements, maux de tête, insomnie, tremblements. Mais ils peuvent rapidement évoluer vers des symptômes graves : pouls rapide ou irrégulier (plus de 100 battements/minute), convulsions, arythmies cardiaques, hypokaliémie (taux de potassium bas), et même arrêt cardiaque. Si un patient sous théophylline présente un de ces signes, un prélèvement sanguin doit être fait immédiatement - même si la dose semble « normale ».
Comment les interactions médicamenteuses affectent-elles la théophylline ?
Beaucoup de médicaments modifient la façon dont le foie décompose la théophylline. Les antibiotiques comme la clarithromycine, l’érythromycine ou la ciprofloxacine bloquent l’enzyme CYP1A2, ce qui fait monter les niveaux de théophylline de 50 à 100 %. À l’inverse, les médicaments comme la rifampicine, le carbamazépine ou l’hypericum (millepertuis) accélèrent son élimination, faisant chuter les niveaux de 30 à 60 %. Même un simple changement de marque d’antibiotique peut être dangereux. Il faut toujours vérifier les interactions avant de prescrire un nouveau traitement.
Faut-il surveiller la théophylline même à faible dose ?
Oui. Même si certains études suggèrent que les doses basses (200 mg/jour) sont plus sûres, la communauté médicale internationale (Société européenne de pneumologie, American Thoracic Society) maintient que la surveillance est obligatoire à toute dose. Le métabolisme de la théophylline est trop imprévisible. Un patient qui prend 200 mg depuis un an peut voir son taux doubler après une infection respiratoire ou le début d’un nouveau traitement. La dose ne détermine pas la sécurité - la surveillance le fait.
Quand faut-il faire le prélèvement sanguin pour mesurer la théophylline ?
Cela dépend de la forme du médicament. Pour les comprimés à libération immédiate, le prélèvement doit se faire juste avant la prise de la prochaine dose - c’est ce qu’on appelle le taux de fond (trough level). Pour les formes à libération prolongée (MR), il faut attendre 4 à 6 heures après la prise. Faire le test trop tôt ou trop tard donne un résultat inexact. Et un résultat inexact mène à une mauvaise dose - avec des risques de sous-traitement ou de toxicité.
Pourquoi la théophylline est-elle encore utilisée aujourd’hui ?
Parce qu’elle est efficace, peu coûteuse, et qu’elle agit à deux niveaux : bronchodilatation + anti-inflammation. Dans les pays riches, elle est réservée aux cas sévères non contrôlés malgré les inhalateurs. Dans les pays à faibles ressources, elle est souvent la seule option abordable. Avec environ 1,2 million de patients aux États-Unis et 850 000 en Europe, elle reste un pilier du traitement de l’asthme sévère. Son avenir dépend de la surveillance, pas de sa disparition.
13 Commentaires
Jean-Baptiste Deregnaucourt
Je veux juste dire que j’ai vu un type à l’hôpital qui a failli mourir parce qu’il a pris un antibiotique... sans rien dire au médecin ! La théophylline, c’est pas du paracétamol, c’est une bombe à retardement !!!!
Tammy and JC Gauthier
Ce que je trouve fascinant, c’est que la théophylline, malgré son âge, continue de sauver des vies parce qu’elle agit à deux niveaux à la fois - bronchodilatation ET anti-inflammation. La plupart des nouveaux traitements ne font qu’un seul des deux. Et pourtant, on la laisse tomber parce qu’elle est vieille, pas parce qu’elle est inefficace. Je pense qu’on sous-estime la complexité du métabolisme hépatique. Les variations individuelles sont incroyables : un fumeur, une femme enceinte, un patient âgé... tous réagissent différemment. Et ce n’est pas juste une question de dose, c’est une question de timing, de médicaments concomitants, de nutrition, même de l’hygiène du sommeil. Il faudrait une équipe dédiée à chaque patient, pas juste un médecin qui prescrit et oublie.
Ludovic Briday
C’est un peu fou, non ? Un médicament aussi simple, aussi bon marché, qui nécessite autant de vigilance. Je travaille dans un centre de soins primaires, et je vois encore des patients qui prennent leur théophylline sans contrôle depuis des années. On leur dit : ‘Faites un bilan tous les 6 mois.’ Et puis, un jour, ils viennent avec un pouls à 140, et on se rend compte qu’ils ont commencé un traitement pour une sinusite... sans qu’on vérifie l’interaction. C’est une faille systémique. La médecine moderne adore les nouvelles molécules, mais elle oublie que les anciens outils, bien utilisés, sont souvent plus puissants.
Aurelien Laine
La surveillance des taux de théophylline est un exemple parfait d’application de la pharmacocinétique clinique. L’enzyme CYP1A2 est un facteur critique - son polymorphisme génétique, son induction par le tabac, son inhibition par les macrolides... tout cela crée une variabilité interindividuelle qui dépasse les modèles théoriques. Il faut intégrer ces données dans les protocoles de suivi. Et pour les patients âgés, la diminution du débit sanguin hépatique et la réduction du volume de distribution rendent la pharmacodynamique encore plus imprévisible. La clé, c’est la fréquence du monitoring, pas la dose initiale.
Lindsey R. Désir
J’ai un cousin qui a eu une arythmie à 72 ans. Il prenait de la théophylline depuis 15 ans. Il a commencé un traitement pour une infection urinaire avec de la ciprofloxacine. Aucun contrôle. Il a été intubé. Il s’en est sorti, mais il a eu un traumatisme psychologique profond. Maintenant, il a peur de tout médicament. Ce n’est pas juste une question de chiffres. C’est une question de confiance. Et quand on oublie de surveiller, on brise cette confiance.
Francine Gaviola
Oui mais attendez, je suis médecin, et je dois vous dire : la théophylline, c’est du passé. Les biologiques, c’est l’avenir. Pourquoi on continue à risquer la vie des gens avec un truc qui date des années 30 ? On a des inhalateurs à action prolongée, des anti-IL5, des anti-IgE... On n’a plus besoin de ça. C’est de la médecine archaïque. Et puis, les prélèvements sanguins, sérieusement ? En 2024 ?
Laetitia Ple
Ah oui, bien sûr, la théophylline. Le médicament qui fait plus de morts que de guérisons. Juste parce qu’il coûte 20 balles, on le laisse traîner comme une vieille chaussette. Tandis que les vrais traitements, ceux qui coûtent 400 €, on les met en avant comme des œuvres d’art. Mais la vraie question, c’est : pourquoi on ne fait pas de tests rapides à la maison ? Parce que les labos veulent garder le monopole. Et les hôpitaux veulent garder les prélèvements. C’est pas une question de santé. C’est une question d’argent.
Julien Doiron
Je ne dis pas que la théophylline est dangereuse. Je dis que le système médical est corrompu. Les laboratoires ont toujours voulu faire du profit avec les médicaments à indice étroit. Ils ont fait passer la théophylline pour un traitement ‘accessible’ pour que les hôpitaux en prescrivent plus, sans surveillance. Et maintenant, quand les gens meurent, on blame les médecins. Mais qui a financé les études ? Qui a minimisé les risques ? Qui a empêché les tests rapides de sortir ? C’est pas un accident. C’est un plan. Et les patients sont les cobayes.
Louis Ferdinand
J’ai eu un patient il y a deux ans. 70 ans, BPCO, fumeur, prenait 400 mg/jour. Aucun contrôle depuis 4 ans. Un jour, il a eu une infection. Il a pris de l’azithromycine. Son taux est passé de 12 à 31 en 5 jours. Il a eu des convulsions. Il s’en est sorti. Mais il m’a dit : ‘Je pensais que c’était juste une mauvaise journée.’ Ça m’a marqué. On ne parle pas assez de ça. On parle de chiffres. Pas de peur. Pas de solitude. Pas de la façon dont un patient se sent quand il ne comprend pas pourquoi son corps le trahit.
Laurence TEIL
En France, on a les meilleurs médecins du monde. Pourquoi on laisse les patients se faire tuer avec un médicament aussi simple ? Parce qu’on est trop laxistes. Chez nous, on surveille, on contrôle, on vérifie. Mais dans les autres pays, c’est le chaos. On a besoin de lois plus strictes. Pas de théophylline sans contrôle mensuel. Pas de prescription sans test sanguin préalable. Et si un médecin oublie, il doit perdre son diplôme. C’est pas un jeu. C’est la vie.
Mats During
Je suis désolé, mais je ne crois pas une seconde à cette histoire de ‘fenêtre thérapeutique étroite’. La théophylline, c’est un poison. Point. Les médecins l’ont juste habillée en médicament pour vendre des prélèvements. Les études montrent que les patients qui prennent de la théophylline vivent moins longtemps que ceux qui prennent des inhalateurs. C’est une arnaque. Les labos ont créé un besoin artificiel. Et les hôpitaux ont créé un business avec les analyses. On devrait la retirer du marché. Tout de suite.
Sabine Schrader
Je suis tellement contente que quelqu’un parle enfin de ça !!!! J’ai une amie qui a eu un arrêt cardiaque à cause de ça... mais elle est en vie maintenant, et elle contrôle tout à fond. C’est pas facile, mais c’est possible. Et chaque fois qu’elle fait son test, elle a l’impression de se battre pour sa vie. Et elle a raison. C’est une bataille quotidienne. Mais elle est forte. Et elle mérite d’être entendue. Merci pour ce post. C’est important. 🙏
marie-aurore PETIT
j'ai eu un truc bizarre la semaine derniere... j'ai pris ma theophylline et j'ai eu un tremblement dans la main... j'ai pense que c'etait le cafe mais non... j'ai fait un prélèvement et j'étais à 21.5... j'ai appelé mon medecin et il a changé mon antibiotique... je suis vivante merci à ce post... j'oubliais toujours de dire que je prenais un antibiotique... c'est fou...